痛风:王者之病 病中之王
病例分享
主诉 男性,54岁。以“发作性关节肿痛10余年,加重20 d”就诊。
现病史 患者10余年前间断于进食海鲜或饮酒后出现关节肿痛,伴有皮肤发红及局部皮温升高,跖趾关节、膝关节、手指指间关节均有非对称累及,自服解热镇痛药(具体不详)后关节肿痛可缓解。后症状间断发作。20 d前患者进食鸡汤后出现双手近端指间关节(PIP)1~5、右足背肿胀压痛,血尿酸617 μmol/L,并逐渐出现左手背肿胀压痛,抗感染治疗后症状无好转(具体治疗不详),就诊于北京大学国际医院风湿免疫科。
门诊查血肌酐226 μmol/L、血钾5.71 mmol/L、CRP 82 mg/L、WBC 12.43×109/L、嗜中性粒细胞百分数(NE%)80.4%、血红蛋白62 g/L、白蛋白28.9 g/L。为进一步诊治收入病房。
既往史 高血压病史10余年,口服硝苯地平缓释片降压治疗后控制在约120/70 mmHg。右肾结石病史5年余,已行排石治疗。吸烟30年,60支/d,已戒烟20 d。
体格检查 体温36.6℃,脉搏100次/min,呼吸20次/min,血压105/75 mmHg;右耳廓、双手指尖及关节周围、双肘关节皮下可见多发痛风石。双手PIP 1~5肿胀、压痛,腕关节屈伸活动受限。右足背及左手背红肿伴触痛、皮温升高,右足背波动感异常明显。
辅助检查 血尿酸617 μmol/L,血肌酐226 μmol/L,肾小球率过滤30 ml/(min·1.73 m2),血红蛋白62 g/L。
诊治经过 入院后在控制血糖基础上,肌肉注射糖皮质激素联合口服秋水仙碱控制症状,间断应用阿片类药物。1周后,肿痛症状缓解,血肌酐降至124 μmol/L,肾小球率过滤56 ml/(min·1.73 m2),血红蛋白回升至85 g/L,血糖控制理想。患者右足脓性分泌物培养为耐甲氧西林金黄色葡萄球菌,转入积水潭医院烧伤科清创引流,利奈唑胺抗感染治疗。
转回北京大学国际医院后予以非布司他联合苯溴马隆降尿酸,痛风反复发作,加用双醋瑞因(IL-1抑制剂)和依那西普强化抗炎治疗。1 d后患者关节肿痛明显好转,可下地活动。3 d后复查尿酸降至正常水平,炎性指标明显下降。1周后患者肿痛症状完全消失,炎性指标降至正常,贫血进一步改善,痛风石有所减小。2周后,血尿酸控制良好,痛风石持续溶解,且未再痛风急性发作。好转出院。
诊治思考
痛风:最难治的可完全控制的关节病
痛风是嘌呤代谢障碍所致的一组异质性代谢性疾病。其临床特征是高尿酸血症及由此引起的反复发作急性关节炎、慢性关节炎、关节畸形、痛风石、尿酸性尿路结石和间质性肾炎,严重者可引起急性肾衰竭。患者多伴肥胖、糖尿病、高脂血症、高血压、动脉硬化和冠心病等。
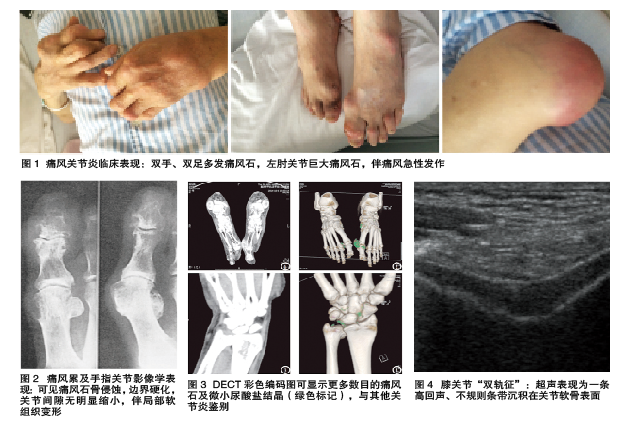
在痛风发作或肾结石发生前,无症状高尿酸血症可持续约20年。首次发作多见于40~60岁男性或60岁以上女性。多数痛风发作为单关节炎,好发于第一跖趾关节,多起病急剧且疼痛剧烈,常需与感染性关节炎、其他晶体性关节炎鉴别,尤其是假性痛风。受累关节X线、超声及CT、核磁为有用的辅助诊断手段(图1~4)。
痛风发病机制清楚,且治疗效果良好,但临床上难治性痛风逐年增加,被誉为“最难治的可完全控制的关节病”。笔者团队一项研究发现,仅70.6%患者有信心认为该病可控。用药不当及患者依从性差是痛风控制不佳的两大主要因素。
复杂的服药要求(需在不同时期服用不同种类药物)导致患者依从性不佳。需以更通俗的解释加强患者对疾病和用药的理解。此外,提高痛风诊治水平和规范化治疗,也是将痛风这一“王者之病、病中之王”的疾病在早期有效控制的关键。
急性发作期应尽早控制
关节炎急性发作期的治疗原则是尽早用药,缓解症状。另外,妥善处理诱发因素如急性感染、外科手术、精神过度紧张等。非甾体抗炎药(NSAID)、秋水仙碱和类固醇激素均可尽早用于急性发作期治疗,见效后逐渐减停。NSAID治疗强调足量、足疗程(至急性痛风性关节炎完全缓解),伴肝肾功能损害患者适当减量。秋水仙碱负荷量为1.2 mg或1.0 mg,1 h后0.6 mg或0.5 mg,12 h后0.6 mg或0.5 mg,1~2次/d,至痛风完全缓解。关于糖皮质激素,指南建议先评估受累关节数量,口服强的松0.5 mg/(kg·d),5~10 d,直接停药;或0.5 mg/(kg·d),2~5 d,后逐渐减量,7~10 d停药;也可选择甲泼尼龙;1~2个关节受累可直接关节腔注射。
若治疗24 h内疼痛改善<20%,或治疗24 h后疼痛改善<50%,可换用药物或联合治疗。常用方案包括NSAID+秋水仙碱、口服糖皮质激素+秋水仙碱、关节腔内糖皮质激素+秋水仙碱/NSAID/口服糖皮质激素。严重急性痛风发作者推荐联合用药。仍无效者可考虑二线用药白介素1拮抗剂。局部应用冰袋可能助于控制急性发作时疼痛。在某些病例中,也可加用镇痛药,包括麻醉药。
预防复发 为痛风控制保驾护航
每日服小剂量秋水仙碱用于预防急性发作,有效率达85%。秋水仙碱0.6 mg或0.5 mg,1~2次/d,通常耐受性好。同时合并使用他汀类药物或环孢素患者,应警惕横纹肌溶解的发生。对于每天1片秋水仙碱不耐受者,小剂量NSAID联合质子泵抑制剂或其他消化性溃疡抑制药也可作为一线选择。对秋水仙碱和NSAID都不耐受、有禁忌或无效者,可考虑小剂量泼尼松(≤10 mg/d)。
指南建议,疗程至少6个月,对于体检无痛风石者,在降尿酸达标后维持3个月;既往有痛风石者,在痛风石消失后尿酸达标6个月。应强调,预防性使用秋水仙碱或某种NSAID可阻断急性炎症反应,但不改变晶体在组织中的沉积,痛风石及软骨、骨破坏还将进展,应同时使用降尿酸药物。
痛风“根治”:降尿酸达标治疗
任何明确诊断为痛风性关节炎同时具有以下临床情况者均需降尿酸治疗:(1)临床或影像学检查发现有痛风石;(2)急性痛风关节炎频繁发作(每年至少发作2次);(3)合并慢性肾脏病2期及以上;(4)有尿路结石。
血尿酸水平降至360 μmol/L以下是治疗的最低目标,对已有痛风石者,为更好地长期改善患者临床症状和体征,应将血尿酸水平降至300 μmol/L以下。近年指南认为,若计划实施有效的抗炎管理,在痛风急性发作时即可启动降尿酸治疗。
降尿酸药物包括抑制尿酸生成药物(黄嘌呤氧化酶抑制剂)、促进尿酸排泄药物和促进尿酸分解药物。黄嘌呤氧化酶抑制剂别嘌呤醇和非布司他被推荐为一线用药。约20%使用别嘌呤醇患者出现不良反应,5%停药。常见不良反应包括胃肠道反应和皮疹。最严重的是别嘌呤醇超敏反应综合征(AHS),最常见于肾功能不全及服用噻嗪类利尿剂的患者。严重AHS的最高风险见于治疗的前几个月。因此,强调别嘌呤醇起始剂量不应超过100 mg/d,在CKD4期或更严重情况下,起始剂量更低(50 mg/d),治疗中逐渐加量,2~5周达合适治疗量,患者剂量据个体原则确定。汉族人群等高危人群建议在用别嘌呤醇前行快速PCR筛查HLA-B5801基因。非布司他主要通过肝脏代谢,可通过肾脏和消化道排出,对轻中度肾功能不全者安全有效,为别嘌醇不耐受或过敏者的最佳选择。
若患者对黄嘌呤氧化酶抑制剂有禁忌或不耐受,可采用促尿酸排泄药物苯溴马隆。有尿路结石史及尿酸生成增多者禁用促尿酸排泄药物。
对于治疗后尿酸不达标者,建议增加黄嘌呤氧化酶抑制剂的剂量,达到患者能耐受的最大剂量。若仍无效或不能耐受,可换为另一种黄嘌呤氧化酶抑制剂,或联合促尿酸排泄药物。非诺贝特、氯沙坦作为有尿酸排泄作用的药物,用于难治性痛风或相关合并症治疗。严重痛风患者,口服降尿酸药物无反应或不能耐受,可使用聚乙二醇化重组尿酸氧化酶。

发表评论
最新评论

-

new什么是医生的“生活之道”?清华的风格是什么?这场读书会“有料”
2025-04-29 -
04-262025
持续改善医疗服务 让基层医疗强起来
-

new以患者为中心,聚焦全生命周期健康保障
聚焦全国“两会”期间医疗健康领域关键议题,邀请多位医疗管理、临床与药学专家,围绕重大疾病防治、老年健康服务开展、以患者为中心持续改善医疗服务、基层医院发展、守正创新推动中医药高质量发展等热点问题展开深度探讨,共同为医疗行业发展出谋划策。
2025-04-22 -
04-212025
医疗AI的“善”与“恶”
-

国际妇女节专题丨郭晓蕙:保护甲状腺 切忌“听风就是雨”
2024-03-05 -

第九届医学家年会(2024)
2024-01-04 -

致敬中国医师节·健康中国 你我同行 | 陈良万教授“人工心脏”团队:白塔红墙下的世纪坚守——时光不改,医者初心
2022-09-05 -

致敬中国医师节·健康中国 你我同行 | 宣武医院药学部张兰教授团队:中西药携手,筑牢安全用药底线
2022-09-05 -

敢于打破学科发展的“天花板”,上海市第十人民医院“溶取栓中心”成立
2022-08-05
-

第八届医学家年会⑨ | 吴华:迎难而上 在摩擦力中前行
2023-03-29 -

【热点】17岁女孩吸食笑气中毒,坐轮椅回国治疗……神内医生说:这个流行于酒吧等场所的东西害人不浅!
2017-07-07 -
闫慧敏教授:加强小儿胃肠道疾病防治 重视中医药应用!
2023-04-14 -

敢于打破学科发展的“天花板”,上海市第十人民医院“溶取栓中心”成立
2022-08-05 -

致敬中国医师节·健康中国 你我同行 | 陈良万教授“人工心脏”团队:白塔红墙下的世纪坚守——时光不改,医者初心
2022-09-05 -

现实版“飞越疯人院”
2017-07-28 -

致敬中国医师节·健康中国 你我同行 | 宣武医院药学部张兰教授团队:中西药携手,筑牢安全用药底线
2022-09-05






