胰肠吻合口狭窄所致胰腺炎


胰十二指肠切除术是治疗壶腹周围肿瘤的主要手术方式,在普外科常规开展。随着治疗结果的改善,近年来胰十二指肠切除术后的远期并发症引起临床越来越多的关注,其中胰肠吻合口狭窄所致胰腺炎在临床诊治上颇为棘手。

胰肠吻合口狭窄一般发生于术后3个月后,以1~4年最为多见。文献报道胰肠吻合口狭窄总体发生率在3%以下,其中,因良性疾病行胰十二指肠切除者,胰肠吻合口狭窄的发生率可高达2.8%~11%;恶性肿瘤因受术后生存时间的影响,胰肠吻合口狭窄的发生率较低,目前也没有相关统计数据。胰肠吻合口狭窄中,良性疾病行胰十二指肠切除者占75%左右,良性疾病又以胰管内乳头状黏液性肿瘤(32%)、慢性胰腺炎(19%)最多见。此外,各研究随访时间对胰肠吻合口发生率统计有影响,理论上随访时间越长,胆肠吻合口狭窄发现的可能性越大。
胰肠吻合口狭窄的危险因素涵盖了原发病病理、胰腺本身、外科技术等,除慢性胰腺炎相对于胰腺癌更易发生胰肠吻合口狭窄外,胰腺质地软、胰管<3 mm、胰十二指肠切除术后胰瘘、套入式胰肠吻合、双层胰管空肠对黏膜吻合、无胰管内支撑管置入等都易发生胰肠吻合口狭窄。

胰肠吻合口狭窄的最常见表现为腹痛、新发或反复发作的急性胰腺炎、胰腺外分泌功能不足的表现,及新发胰管扩张表现。
既往有胰肠吻合病史,临床上有上述典型表现者即可诊断为胰肠吻合口狭窄。合并胰腺炎的患者往往可表现为胰腺炎反复发作,甚至1个月内可发作数次,严重影响患者的生活质量。促胰液素增强MRCP对评估残胰外分泌功能,指导诊疗有重要作用。另外,胰肠吻合口狭窄需与吻合口附近胰腺肿瘤复发相鉴别,特别对既往胰腺癌患者或Ca19-9明显增高者。
一般认为并非所有胰肠吻合口狭窄都要治疗,只针对有临床症状的患者。胰肠吻合口狭窄是渐进缓慢演变的过程,胰头癌等恶性肿瘤的患者,治疗上应更保守;而对于如慢性胰腺炎等良性疾病或十二指肠乳头癌等预后较好的恶性肿瘤行胰十二指肠者,应更积极治疗,尽可能保全残余胰腺功能,改善生活质量。

治疗上主要包括外科手术治疗和内镜治疗。胰肠吻合口狭窄手术治疗的目的是解除胰管梗阻,缓解症状,及保护残胰的内外分泌功能,改善生活质量。
目前保留胰腺的外科手术解除狭窄主要有两种方案:(1)切除已出现狭窄的胰肠吻合口,封闭空肠残端,在胃后壁行胰腺与胃吻合;(2)将胆肠吻合口与狭窄的胰肠吻合口一并切除,再将空肠上提,重建胰肠和胆肠。
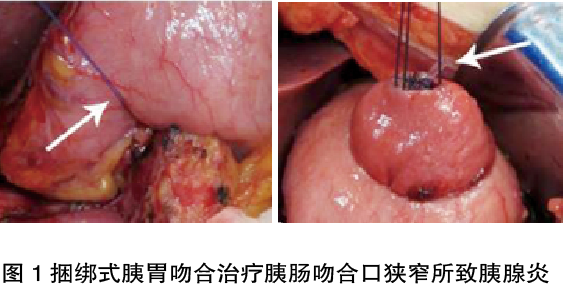
胰胃吻合避免了对胆肠吻合口的处理,更简便易行,胰胃解剖位置相近无吻合张力,也减少了肠襻处理的麻烦;且胃壁较厚,比肠壁血供更好,吻合口局部缺血坏死的可能性更小;此外,胆胰分道,在酸性环境的胃腔中,胰蛋白酶原不会被激活,手术的安全性进一步提高,后续胰胃吻合口也便于在内镜下的处理。笔者团队将捆绑式胰胃吻合(图1)应用于胰肠吻合口狭窄所致胰腺炎的患者,取得了满意的疗效,操作也更加简单。


随着内镜技术的发展成熟,消化道术后复杂困难的内镜诊治也成为可能。2009年至今,笔者中心共诊治BillrothⅠ、BillrothⅡ、全胃切除Roux-en-Y吻合、胰十二指肠切除术后、胆肠吻合术等各种消化道重建患者300余例,也是国内开展消化道术后ERCP病例数最大的中心之一。
内镜下对狭窄的胰肠吻合口进行扩张导管、球囊扩张或胰管支架置入,甚至胰管结石的取出,同样可达到解除胰管梗阻的目的。相对传统手术更微创、患者恢复更快、可重复且不增加后续治疗难度,特别适合于一般情况较差不能耐受手术的患者。
内镜下治疗胰肠吻合口狭窄的困难包括进镜、寻找胰肠吻合口、胰管插管和治疗的困难。胰十二指肠切除造成的复杂消化道重建、腹腔内粘连、肠腔成角等原因,使进镜相对困难,且约5%的患者可能出现肠腔穿孔等严重并发症。胰肠吻合口的位置和形态相对于胆肠吻合口更多变,胰肠重建时套入式还是胰管对黏膜吻合、端-侧还是端-端吻合等吻合的方式将极大地影响内镜下胰肠吻合口的位置和形态。另外,胰肠吻合口相对更小,又易被肠黏膜覆盖,更难寻找。文献报道,胰肠吻合口单纯内镜下正确辨识仅8%~33%,可改用十二指肠侧视镜、加用玻璃帽、螺旋CT辅助定位等方法提高胰肠吻合口的辨识率。
内镜超声引导下对接技术通过多普勒超声避开血管后跨壁穿刺进入主胰管,行胰管造影明确导丝及支架置入的通道。通过胰肠吻合口置入导丝后,移开超声内镜,用其他内镜进人到胰肠吻合口处。利用活检钳或套圈将导丝拉出套管后,对胰肠吻合口进行扩张,再逆行置入塑料支架。利用这种方法无需在内镜下寻找胰肠吻合口即可提高诊治成功率,但63.6%患者易出现胰瘘、胰腺炎、胰周脓肿、出血等并发症。
胰肠吻合口与胰腺实质相连,内镜下对狭窄的胰肠吻合口进行球囊扩张相对安全,一般不会发生穿孔。内镜下单纯扩张导管、球囊扩张和支架置入均可有效解决胰肠吻合口狭窄,但球囊扩张后易引起一过性吻合口水肿诱发胰腺炎。因此,对于单纯球囊扩张的患者,结合鼻胰管或支架引流更安全。
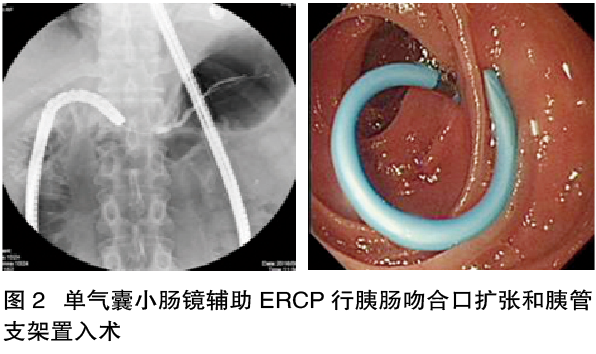
笔者团队在多学科合作基础上,利用单气囊小肠镜辅助ERCP行胰肠吻合口扩张和胰管支架置入术(图2)成功治疗多例胰十二指肠切除术后因胰肠吻合口狭窄导致胰腺炎反复发作的病例。
患者术前年平均发生反复发生胰腺炎6~14次,通过胰肠吻合口扩张、胰管支架置入。小肠镜辅助ERCP随访7~25个月,平均随访14.7个月,患者饮食均基本恢复正常人饮食,术后6个月复查腹部CT提示胰管扩张均消失,仅1例患者术后6个月发生急性胰腺炎1次,经保守治疗好转,其他患者均无急性胰腺炎的复发。
发表评论
最新评论

-
04-292025
高危膀胱癌患者联合治疗方案有新突破
-
04-262025
晚期黑色素瘤一线免疫疗法有新方案
-
04-252025
晚期肾癌一线靶免联合治疗有新方案,推动临床治疗格局变革
-

new“健康体重 医者先行”主题推进活动在京举行
体重管理工作体现了“以治病为中心”向“以人民健康为中心”的转变
2025-04-23
-

独辟蹊径!易俊林团队发现缩小鼻咽癌患者放疗靶区新方法
2024-03-10 -

《2023中国高脂血症诊疗现状与疾病管理调研报告》在第六届进博会发布
2023-11-07 -

传承百年创新征程,攻坚糖尿病未竟之业
2023-04-12 -
18厘米超长阑尾被保住!《胃肠内镜》刊登我国专家保阑尾ERAT治愈最长阑尾急腹症病例
2022-12-11 -

泛肿瘤TRK抑制剂罗圣全®在中国获批,开启个体化医疗新篇章
2022-07-29
-

聚焦世界脑健康日五大核心目标,携手同行共促脑健康,2023中国脑健康大会成功举办
2023-07-27 -

18厘米超长阑尾被保住!《胃肠内镜》刊登我国专家保阑尾ERAT治愈最长阑尾急腹症病例
2022-12-11 -

全球首部钙调磷酸酶抑制剂治疗风湿免疫性疾病临床应用专家共识全国发布
2023-06-12 -

县域医疗机构消化专科精准能力提升项目湖南试点启动会在长沙召开
2023-05-30 -
【5·11世界防治肥胖日】今天,大声喊出“我要瘦”!
2016-05-17 -

两院院士增选工作正式启动!医学领域儿科、麻醉、神经病学优先增选推荐!
2023-07-27 -

长期肥胖增加食管癌和贲门癌风险
2017-08-06






