支原体肺炎诊治面临四大困难
肺炎支原体是社区获得性肺炎最常见的病原体,典型的支原体肺炎表现为发热、干咳、外周血白细胞总数和中性粒细胞比例正常、肺内单发或多发斑片影、大环内酯抗生素治疗有效,既往临床识别和治疗并不困难。但是,近年来,延误诊断或初始治疗失败的支原体肺炎病例日益多见,以下4个病例在临床工作中颇具代表性,凸显了当前支原体肺炎诊治中面临的4个困难。
病例一
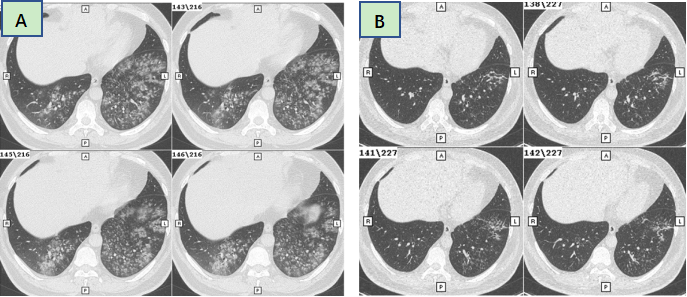
男,37岁,既往身体健康。因发热、咳嗽、咳黄痰1周入院,日最高体温38.8℃-39.5℃,伴咽痛、肌痛、全身乏力,急诊血常规WBC:8.74×109/L,N:0.865,予感冒退热胶囊、头孢曲松、阿奇霉素等药物治疗3天无效,入院时CRP12.10mg/dl、PCT0.107ng/ml,肺炎支原体血清抗体<1:40,肺炎衣原体抗体、军团菌抗体、流感病毒IgM均阴性,肺CT平扫见双中下肺弥漫分布的小叶中心性结节(图1)。入院次日查痰肺炎支原体核酸阳性,入院第14天肺炎支原体抗体1:1280。予莫西沙星0.4静脉滴注每日一次,治疗第2天体温正常,2周后肺部阴影明显吸收。
病例二
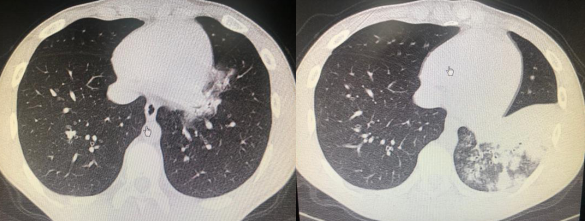
男性,14岁,既往身体健康。发热、咳嗽、咳痰13天入院,日最高体温39.2℃-40.5℃,伴头痛、咽痛、肌痛、全身乏力,咳少量白痰,门诊予头孢美唑+阿奇霉素静脉注射治疗1周复查肺CT示病情进展(图2)。血常规WBC6.26×109/L,N0.679,CRP1.089mg/dl。甲型流感病毒RNA和乙型流感病毒RNA均为阴性,入院次日肺炎支原体抗体1:320,入院第12日肺炎支原体抗体1:1280。入院后调整抗感染治疗方案为米诺环素+阿奇霉素,24小时后退热,治疗12天后出院。
病例三
男性,75岁,既往有高血压、慢性肾功能不全病史。因高热、寒战、咳嗽、咳黄痰5天入院。发病第3天急诊就诊,查血常规12.89×109/L,N0.903,CRP>200mg/L,PCT8.49ng/ml,血肌酐171umol/L,CT示右下肺炎(图3),舒普深3.0 VD q8h治疗3天体温无下降。急诊痰培养和血培养均为肺炎克雷伯菌(ESBL+)生长,肺炎支原体抗体1:80,嗜肺军团菌抗体阴性。入院后予美罗培南0.5 VD q6h治疗3天,黄痰明显减少,精神状态有所好转,但体温明显无下降,入院第4日复查肺炎支原体抗体1:640,考虑存在肺炎克雷伯菌和肺炎支原体的混合感染,调整抗感染治疗方案为美罗培南0.5 VD q6h+莫西沙星0.4 VD qd,24小时后体温下降,治疗16天后痊愈出院。
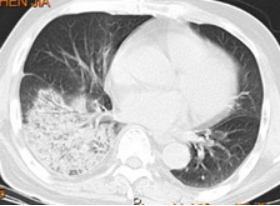
图 3 男性,75岁,右下肺炎,痰、血培养肺炎克雷伯菌(ESBL+)生长,美罗培南治疗无效
病例四
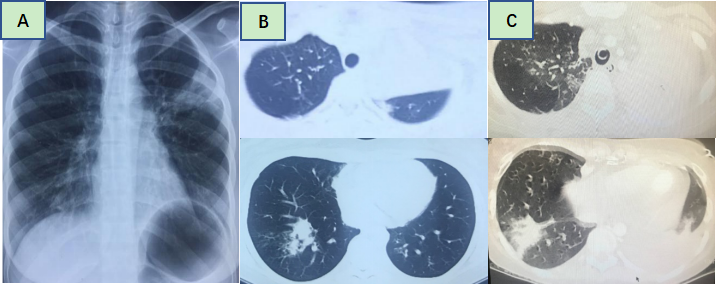
女性,14岁,既往体健。发热、咳嗽10天,呼吸困难4天入院。发热后自行用阿奇霉素治疗3天无效,胸片示左上肺及右下肺斑片影(图4A)。改用头孢曲松+阿奇霉素治疗2天仍持续发热,查肺CT示左上肺大片实变及右下肺斑片影图(图4B)。发病第6天起在原抗感染治疗药物(头孢曲松+阿奇霉素)基础上加用甲泼尼龙40mg bid 2天,病情仍无好转,出现呼吸困难,第8天起调整治疗方案为美罗培南+利奈唑胺+甲泼尼龙80mg/d,体温仍无下降,呼吸困难进一步加重,加用伏立康唑,行气管插管机械通气,病情仍无改善由外院转入。院外痰涂片偶见G+球菌,痰培养少量假丝酵母菌生长,CMV-IgG及CMV-IgM阴性,甲流病毒及乙流病毒抗原阴性,呼吸道病原九项IgM均阴性,肺CT示左上肺实变范围及右下肺斑片影扩大、右上肺新出现渗出影、左侧胸腔积液(图4C)。入院后BALF涂片未查见细菌和真菌,BALF培养无细菌和真菌生长,BALF-mNGS查见肺炎支原体。入院第9日(病程第19天)肺炎支原体抗体大于1:1280。入院后予美罗培南+阿奇霉素(住院第2~5天)+米诺环素治疗48小时后退热,住院第5天撤离呼吸机、拔除气管插管、停用阿奇霉素,住院第10天停用美罗培南,住院第24天复查CT肺部病变基本吸收,住院33天痊愈出院。出院诊断:重症支原体肺炎。
影像表现复杂多样
虽然支原体肺炎中多发斑片渗出影比较常见,但小叶中心性结节(伴或不伴树芽征)、实变、支气管壁增厚等征象也并不少见,而且有研究显示,实变尤其是叶段实变往往还是支原体肺炎进展期(重症)的表现。日本的一项回顾性研究的结果显示,在52例暴发性支原体肺炎中,20例(38.5%)患者有叶段实变表现,其中13例(25%)以叶段实变为唯一影像学表现。
在韩国最近的一项研究中,5~18岁的青少年支原体肺炎患者中叶段实变的发生率高达44%(89/200)。但是,在实际工作中,相当数量的临床医师常常倾向于把叶段实变做为鉴别细菌性肺炎与包括支原体肺炎在内的所谓“非典型肺炎”的重要影像学依据,从而延误以叶段实变为主要影像表现的支原体肺炎的诊断。
缺乏早期快速诊断技术
目前国内绝大多数医院主要依靠血清特异性抗体检测来诊断支原体肺炎,其弊端是显而易见的,因为只有急性期和恢复期双份血清抗体滴度4倍或4倍以上变化才有确诊价值,而肺炎支原体感染后出现较早的特异性IgM抗体也往往在感染后的7~10天才转为阳性,特异性IgG抗体阳性的时间则更晚,有人曾经用RT-PCR的检测结果对国际上普遍使用的12种商用肺炎支原体IgM试剂盒进行了评价。结果发现,在发病后6 d内,多数肺炎支原体IgM试剂盒的阳性率均不到10%,阳性率最高者也不到30%。所以,国内绝大多数医院实际上都不能实现支原体肺炎的早期确诊,对于临床和影像表现比较经典的病例尚可依据经验早期识别,而对临床和影像表现不典型的病例或者混合感染的病例则很容易出现诊断延误。
肺炎支原体与其他致病原的混合感染比较普遍
在社区获得性肺炎中,混合感染的比例大约占10~20%,重症肺炎中混合感染的比例比轻中症患者更高。根据我国成人社区获得性肺炎的流调结果,肺炎支原体与其他致病原的混合感染是社区获得性肺炎中最为常见的混合感染类型。
韩国最近的一项研究显示,在流感相关肺炎接受肺炎支原体感染检测的患者中,肺炎支原体的阳性率达到了16.8%。当肺炎支原体与细菌等其他致病原混合感染时,支原体肺炎的临床特征和影像特征常常被掩盖,很容易导致对致病原预判的不全面和初始经验性治疗的失败。
大环内酯抗生素耐药情况严重
大环内酯抗生素曾经是治疗支原体肺炎的首选药物。但是,近10年来的调查结果表明,我国是全球范围内肺炎支原体对大环内酯抗生素耐药最为严重的地区,多数研究报道的耐药率超过了80%。在社区获得性肺炎的经验性治疗中,大环内酯抗生素已经难以有效覆盖肺炎支原体。虽然大环内酯抗生素治疗失败通常只是导致支原体肺炎的退热时间和抗感染疗程的延长,并不直接增加病死率,但是,也有少数类似前文病例四的支原体肺炎患者会因为得不到及时的有效治疗而进展为重症肺炎,甚至危及生命。
在实际的临床工作中,上述四个方面的问题常常交织在一起,干扰临床医生的判断,不仅影响社区获得性肺炎治疗前的病原学分析和初始治疗方案的选择,增加初始治疗失败的风险,在初始抗感染治疗失败时,还会给分析治疗失败原因和调整抗感染治疗方案增加难度。
对此,临床医生应有充分认识。第一,要重视支原体肺炎影像表现的复杂性,避免简单地以是否存在叶段实变来鉴别支原体肺炎和细菌性肺炎,要警惕大叶性实变可能是支原体肺炎病情进展的征象;第二,要正确应用和解读肺炎支原体相关病原学检测的结果,在病程早期不要仅仅根据血清学检测结果阴性就排除支原体肺炎,对于怀疑暴发性支原体肺炎的重症患者应及早进行核酸检测;第三,要重视社区获得性肺炎中的混合感染问题,警惕细菌感染掩盖肺炎支原体感染的可能,对于抗细菌治疗后一般情况改善或部分改善,但退热缓慢的患者应及时进行肺炎支原体感染相关的病原学检查;在社区获得性肺炎的治疗中,选择初始治疗方案和进行疗效评估时应充分考虑大环内酯抗生素耐药的影响,大多数情况下,大环内酯初治失败并不能排除支原体肺炎。对于大环内酯初治失败的支原体肺炎,成人患者可考虑换用四环素类药物或呼吸喹诺酮类药物,儿童、青少年患者则应在审慎评估病情进展和药物不良反应的风险后决定是继续大环内酯抗生素治疗还是换用其他药物。
(病例提供:解放军总医院第一医学中心呼吸科 高晓方 佘丹阳 徐轶 磨国鑫 韩国敬)
发表评论
最新评论

-

new血液病患儿“保命”与“保生育”双赢 | “六·一儿童节”专辑
2025-06-03 -

new甲型H1N1流感重症肺炎患者的“生命逆袭”
2025-02-09 -

new58岁甲流重症患者的惊心一战
2025-02-07 -

new“甲流风暴”中的生命曙光:80岁高危患者的救治启示
2025-02-06
-
麻风病仍有极个别散发病例存在 不可掉以轻心
2021-06-21 -
蛛丝马迹中找病原 目标性抗感染重拾八旬老妪健康梦
2021-06-21 -
这次,口腔疱疹长到肺里了
2021-02-23 -

多学科共话下呼吸道感染优化诊治
2017-11-23
-
支原体肺炎诊治面临四大困难
2019-12-16 -
关于氯化钾注射液用药三问三答
2021-08-29 -

这次,口腔疱疹长到肺里了
2021-02-23 -

蛛丝马迹中找病原 目标性抗感染重拾八旬老妪健康梦
2021-06-21 -

麻风病仍有极个别散发病例存在 不可掉以轻心
2021-06-21 -
肾衰老人突发脑梗,多学科联合挽救急危患者
2021-06-13 -
中国专家首创消化内镜学 新术语“Endoscopology”
2020-04-14







