ASCO发布乳腺肿瘤标志物临床应用指南
三种肿瘤标志物可指导或评估转移性乳腺癌治疗,但证据水平偏低
多年以来,许多学者对乳腺癌的标志物进行了广泛研究,基于这些研究结果,许多肿瘤相关的生物标志物广泛应用于辅助临床诊断、疗效评价和预后追踪。然而,目前还没有一种可以单独作为乳腺癌早期诊断、预测疗效和预后的特异性生物标志物。最近,美国临床肿瘤学会(ASCO)发布了“应用生物标志物指导转移性乳腺癌治疗的指南”,该指南对于生物标志物的应用提供了建议以及这些建议的证据级别。
指南指出,肿瘤发生转移时,对比肿瘤原发病灶,转移组织的雌激素受体(ER)、孕激素受体(PR)以及表皮生长因子2(HER2)的水平都可能发生改变,而这些改变可能对治疗效果产生影响。对于新发现的转移性乳腺癌(MBC)患者,应对其进行活组织切片检查,帮助临床医生明确病理分期,提供患者体内ER、PR、HER2水平的准确数值。
指南还强调,当肿瘤原发病灶与转移组织的生物标记物(ER、PR、HER2)水平不一致,同时缺乏充足证据指导临床医生针对哪一处的生物标记物水平进行治疗时,应据实告知患者。综合考虑临床治疗效果和患者接受相关治疗后的预后情况,ASCO倾向于根据肿瘤转移组织的生物标记物水平进行治疗。
对于MBC患者系统治疗决策的制定需要综合考虑临床评估、诊断结果及患者自身对不同治疗方案的倾向性。对于已经接受系统治疗的患者,如果考虑中断系统治疗或更改药物治疗方案,应基于疾病的进展和治疗的应答情况进行谨慎的临床评估和判断,同时考虑患者个人意愿和经济状况。目前尚无充足证据表明,仅依据ER、PR、HER2的检测结果而更改治疗方案能够疗明显改善患者的健康状态、生活质量及降低医疗费用。因此,指南建议在制定治疗决策时,原发病灶、转移组织以及血液系统生物标记物水平均需纳入考虑。
值得注意的是,不同人种的ER、PR、HER2的表达水平可能存在生物学差异,目前有证据表明,这些生物标记物的水平改变在不同人种中也有所差异。
专家解读
乳腺肿瘤标志物临床应用需与其他诊断相结合
▲ 中国医学科学院肿瘤医院内科 徐兵河
ASCO制定该指南旨在为临床医生在应用乳腺肿瘤标志物指导或决定MBC患者进行全身治疗时提供循证建议。该指南是基于2006年至2014年9月发表的系统回顾、Meta分析、随机对照试验,前瞻性–回顾性研究和前瞻性对比观察研究结果的资料而制订。
近年来,有许多研究结果提示,需要对转移灶进行重新活检以确定ER、PR和HER2状态,从而更好地指导MBC的治疗。
ASCO指南建议
☆对于可以进行活检的MBC患者,应建议患者活检以确诊疾病和检测ER、PR和HER2状态。但在转移灶与原发灶的受体状态不一致时,目前缺乏临床证据说明是根据原发灶还是转移灶的受体状态确定的治疗方案效果好。
☆是否开始全身治疗应基于临床评估、判断和患者意愿。尚无证据支持根据除了ER、PR和HER2之外的生物标志物的检测结果进行治疗能够改善患者的治疗效果。
☆对于已经接受全身治疗的MBC患者,是否更换药物或方案或者停药应根据治疗目的、对疾病进展或治疗反应的临床评估结果来决定。与初始全身治疗一样,除ER、PR和HER2外,尚无证据表明仅仅依据生物标志物的检测结果调整治疗能够改善治疗效果、患者的生活质量或者成本效益。
☆CEA,CA 15-3,CA 27-29测定可用于MBC患者治疗决策的辅助评估,但迄今的数据还不足以推荐单独使用CEA,CA 15-3,CA 27-29监测治疗反应。
目前没有专门的临床研究来评估这些标志物的临床应用价值,上述推荐基本上基于临床经验和非正式的专家共识,故临床医生不将这些标志物作为辅助评估手段也是合理的。另外,所有推荐的证据级别均不充分或为低级别,建议等级一般为中等。
所以,笔者认为,除了ER或PR阳性能够明确指示内分泌治疗可能获益、HER2阳性需要采用靶向药物治疗外,其他生物标志物单独应用还不能用于选择治疗、预测疗效和判断预后。
临床医生在决定采用何种治疗手段时,不但要考虑对转移灶进行活检,也要考虑疾病进展速度、肿瘤转移器官、肿瘤负荷等多种因素。如果原发灶和转移灶的检测结果不一致时,一般应根据转移灶的受体和HER2状态,同时结合临床判断来选择治疗药物或治疗手段。如果患者术后的无病生存期较长,肿瘤转移部位不易进行活检,肿瘤进展缓慢、没有内脏危象时,即使原发灶受体阴性或者不明,也可以试用内分泌药物治疗。
MBC的主要治疗目的是改善患者的生活质量,尽量延长患者的生存期。由于MBC一般不可治愈,并且治疗药物有限,所以,在决定更换治疗药物或方案时一定要谨慎,除了观察CEA、CA15-3等肿瘤标志物的动态变化外,也要结合CT、MRI、X线等影像学检查结果。
监测乳腺癌患者复发:钼靶检查仍为常用方式
纽约大学Langone医学中心放疗科Linda Moy在2015年美国伦琴射线学会年会报告的一项研究显示,对于有乳腺癌病史的女性,相比于MRI,钼靶是一种更好的监测手段,它在这些患者中的癌症检出率更高。
研究者表示,在有乳腺癌家族史或BRCA阳性的女性中,应使用MRI筛查,因为这些女性的乳腺癌很可能在钼靶中检测不到;对于有乳腺癌病史的女性,很多专家也推荐使用MRI进行筛查,但医保通常不能报销这种昂贵的检查。
对于这类非常需要尽早检测到肿瘤复发的患者,什么才是做好的检测方法?研究显示,对这类患者钼靶可以更好地检测到新发肿瘤。这也因此产生了对MRI用于乳腺常规监测的质疑。
该研究共纳入2008-2009年接受乳腺MRI检测的患者,随访至2013年12月结束,共57例有新发乳腺癌,其中24例被钼靶检测到。
对于有强烈乳腺癌家族史或BRCA基因突变的女性,钼靶检测结果阴性较钼靶检测阳性更为常见(45% 与21%);而对于仅有乳腺癌病史的女性,钼靶检测结果阳性更为常见(71% 与33%)。
争议仍存
目前,有乳腺癌病史女性的最佳随访方式仍存在争议。休斯顿贝勒医学院乳腺影像学主管 Emily Sedgwick指出,如果一名女性有乳腺癌病史,医生会认为其肿瘤复发的概率更高;但如果原发肿瘤的激素受体为阳性,患者就会接受抗雌激素治疗,这会降低肿瘤的复发。
Sedgwick表示,乳腺癌患者是一类异质性相当大的人群,并不清楚在监测复发的过程中采用何种强度的手段才是适合的。
她重申,乳腺癌MRI检查并不适合监测全部有乳腺癌病史且无其他危险因素的女性。目前亟需开发一套准确的风险分层以指导患者的个体化管理。医生需要考虑与复发相关的所有危险因素,包括原发肿瘤的性质、家族史、患者是否接受预防性治疗及个人偏好等。
专家点评
中国医学科学院肿瘤医院 李俏教授、徐兵河教授:
该研究再次证实,对于具有明显家族史或BRCA突变的女性,MRI可能是更好的监测手段,同时高复发风险女性可以考虑采用MRI进行监测,但是对复发风险的评价还需要更精准的分层系统。此外,针对亚洲女性人群究竟使用哪种监测手段为最佳,目前还需要更多的研究数据。

发表评论
最新评论

-

new研究显示:我国老年孤独症患者超52万,居全球首位!
2025-08-29 -
new全新一代Y型聚乙二醇长效生长激素面世,助力“小竹笋”节节高
2025-08-18 -
08-272025
络病理论指导 为慢病防治注入中西医结合新动能
-
08-262025
中西融合 为心脑血管健康赋能
-
全新一代Y型聚乙二醇长效生长激素面世,助力“小竹笋”节节高
2025-08-18 -
络病理论指导 为慢病防治注入中西医结合新动能
2025-08-27 -
中西融合 为心脑血管健康赋能
2025-08-26 -
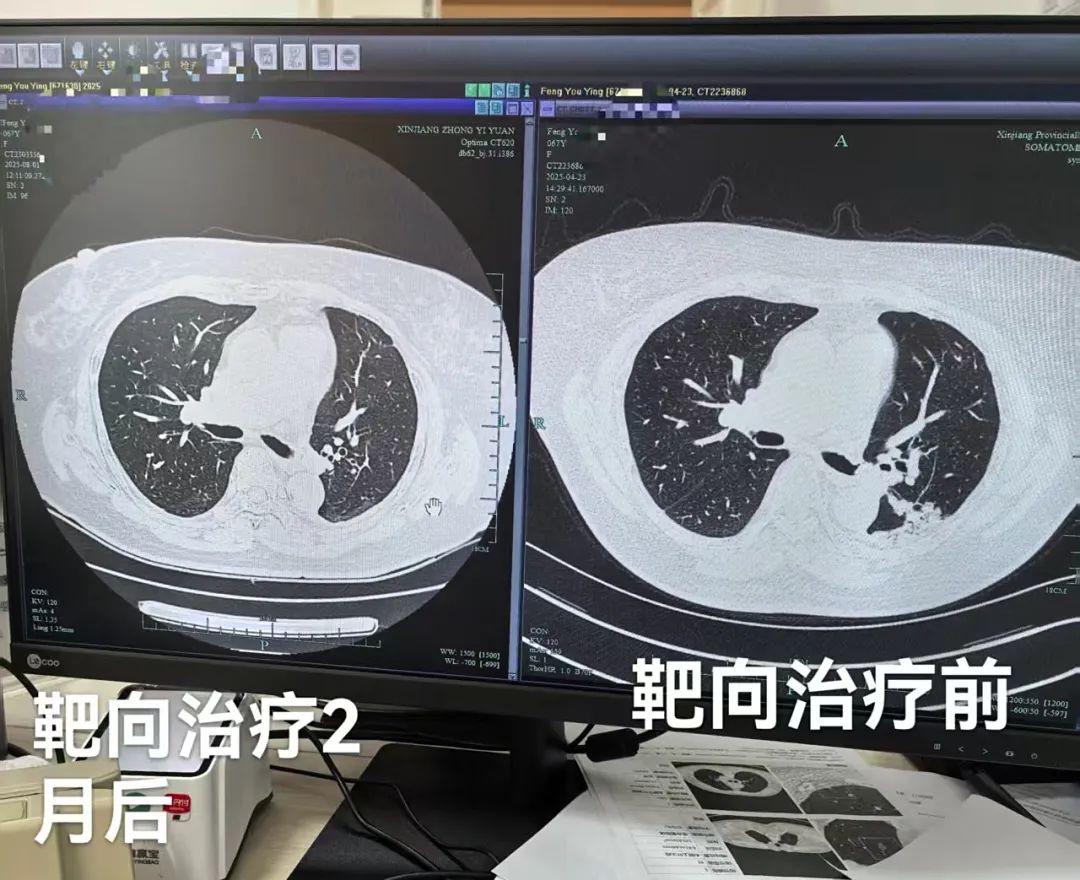
朱玉龙:一位肺癌患者的七年艰辛长征路带来的医学启示
2025-08-26 -
中西医协同赋能慢病管理 破解糖尿病与心律失常防治难题
2025-08-25
-

我国发现一例输入性寨卡病毒感染病例
2016-04-18 -
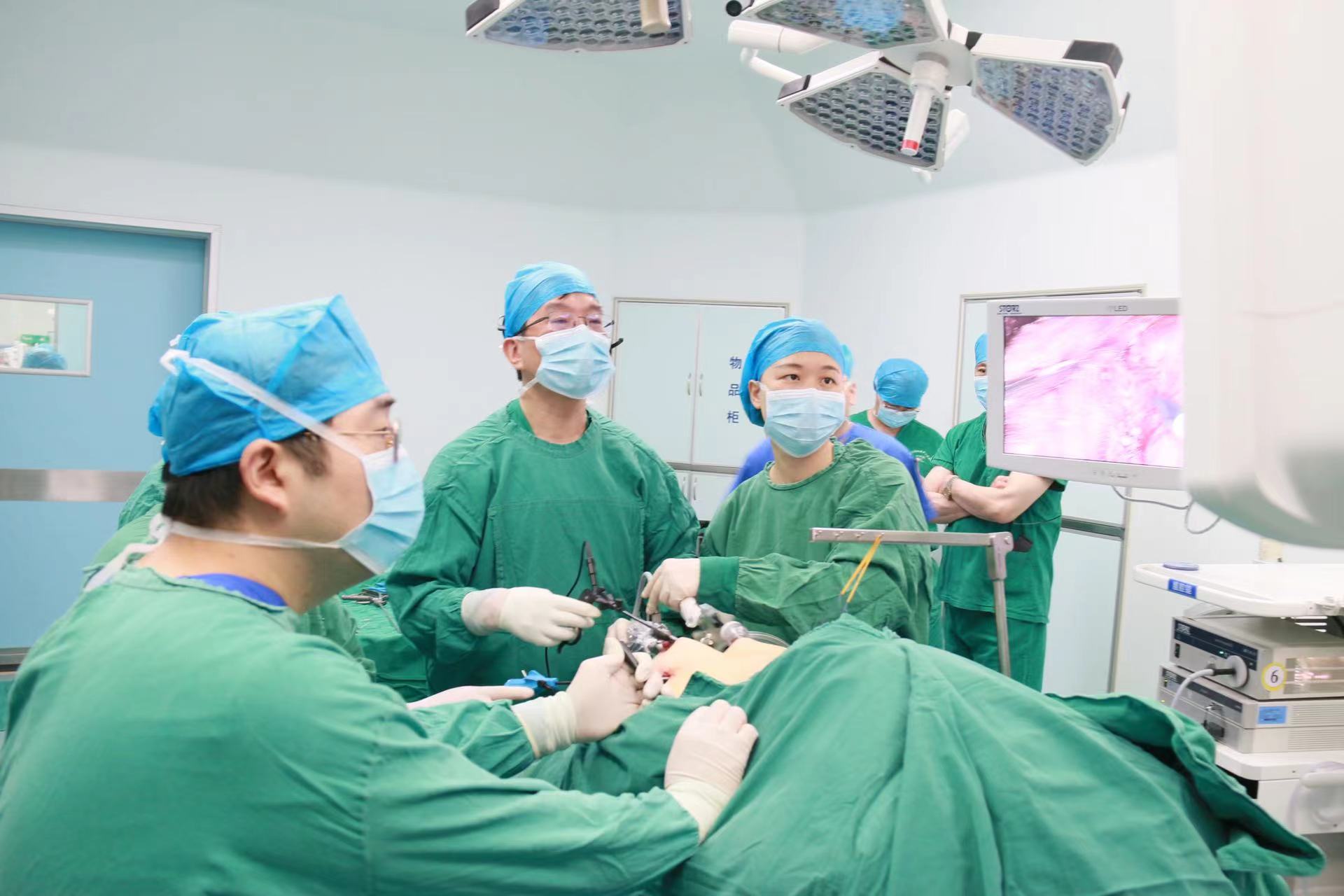
中期甲状腺癌也可以经口腔镜手术
2023-04-23 -

2023年度医界好书评审结果公示
2024-03-07 -
中国医师协会学术会务部招聘启事
2016-09-01 -

郑大附一院消化病院刘冰熔院长内镜治疗新技术受国际关注
2016-12-05 -

2017年医师资格考试四大变化
2017-07-28 -
72% 坚守是他们的春节
2017-07-28






