育见前沿 | 张翠莲教授团队解读与点评hCG扳机日的孕酮浓度对体外受精-鲜胚移植周期中一个优质卵裂期胚胎或囊胚移植临床结果的影响


张少娣 主任医师
河南省人民医院生殖中心
· 主任医师,硕士生导师,河南省人民医院生殖中心临床负责人;
· 毕业于中南大学湘雅医学院, 2007年毕业后入职河南省人民医院生殖中心;
· 中华医学会生殖医学分会青年委员;
· 河南省医学会生殖医学分会常委;
· 河南省妇幼保健学会生殖分会常委;
· 河南省性学会生殖分会常委等多个专业学会委员。
材料和方法
患者数据收集
研究采用了单中心,回顾性,观察性队列研究方法。经过河南省人民医院生殖医学伦理委员会(SYSZLL-2019110401)审查。纳入标准:2014年1月1日至2021年12月31日期间进行IVF和卵胞质内单精子注射(ICSI)治疗的患者,使用拮抗剂方案进行控制性卵巢刺激,并在卵裂期或囊胚期进行一次优质新鲜胚胎移植。排除标准:配偶中存在染色体异常、子宫畸形、影响胚胎移植妊娠结局的子宫内条件,如子宫内膜息肉、宫腔粘连、子宫内膜结核病史或输卵管积水并反流入子宫腔,以及胚胎植入前遗传学检测(PGT)的周期。本研究纳入了1,550个符合条件的新鲜胚胎移植周期。
卵巢刺激、周期监测、卵母细胞成熟
在月经周期的第2至第3天开始进行卵巢刺激,使用每天150~300 U的重组人促卵泡激素(r-hFSH,果纳芬;默克雪兰诺,达姆施塔特,德国)。采用灵活的方案,每天使用促性腺激素释放激素(GnRH)拮抗剂(思则凯;默克雪兰诺)进行垂体抑制,该灵活方案从检测到至少一个直径为14~15mm的卵泡或直径为12mm的优势卵泡和血清雌二醇(E2)浓度大于300 ng/L开始。
通过连续阴道超声扫描以及测量黄体生成素(LH)、E2和血清孕酮浓度来监测周期。一旦观察到3个直径≥17 mm的卵泡或直径2个≥18 mm的卵泡,立即用5,000 U或10,000 U的人绒毛膜促性腺激素(hCG)扳机,诱导卵母细胞成熟。对于有卵巢过度刺激综合征风险的患者,加用0.2 mg的GnRH激动剂(达必佳;益普生,巴黎,法国)。在扳机后34~36 h进行卵泡抽吸。
胚胎移植和胚胎评分
在胚胎移植之前,每个胚胎都会根据其发育速度、破碎程度和卵裂球的均匀性进行评分。具有7~9个卵裂球、细胞质均匀、形态规则、且碎片率低于10%的胚胎被认为是优质胚胎。根据Gardner评分系统,评分为4BB或更好的胚胎被定义为优质胚胎。
胚胎移植的最佳胚胎类型主要取决于胚胎的形态、患者的病情或胚胎学家以及临床医师的建议。如果卵裂期胚胎超过4~6个,研究者倾向于继续扩大培养,这样就可以选择更高质量的囊胚进行移植。如果胚胎少于2~4个,通常会移植卵裂期胚胎。为避免不同胚胎质量对妊娠结局的影响,本研究仅选择具有1个优质卵裂期胚胎或囊胚的新鲜胚胎移植周期。
结果测量方法
通过测量胚胎移植后14d的hCG浓度来评估结果。在胚胎移植后的14d内,雌激素和孕酮的剂量保持不变,在胎心检查后逐渐减少,并在妊娠第10周完全停止。如果血清hCG测量结果为阳性,则在2~3周后进行超声检查,以确认子宫内妊娠并确定孕囊数量。临床妊娠被定义为胚胎移植后4~6周的超声检查中至少有一个孕囊。持续妊娠被定义为通过超声扫描确认的至少持续12周的可行子宫内妊娠。
临床妊娠率及持续妊娠率计算公式:
临床妊娠率=临床妊娠周期数/移植周期数×100%
持续妊娠率=持续妊娠周期数/移植周期数×100%
孕酮评估免疫测定
使用电化学发光免疫测定(Cobas 8000;罗氏,巴塞尔,瑞士)在hCG注射当天评估血清孕酮浓度。该测定的检测下限为0.05 ng/mL,变异系数为3.3%。在整个研究期间,使用相同的测定方法,并定期校准,以减小与时间和试剂批次更换相关的结果变异。
统计分析
采用基于R语言的Empower Stats软件进行统计学分析。连续变量以均值±标准差或中位数(四分位间距)表示,分类变量以数量(频率)表示。t检验和Kruskal-Wallis检验用于比较正态分布和非正态分布的连续变量。卡方检验用于比较临床结果率的差异。对所有周期进行多因素回归分析、曲线拟合和阈值效应分析。根据混杂因素与关注结局的关联性或效应估计值变化的10%来选择混杂因素。平滑曲线拟合用以确定孕酮浓度与妊娠结果之间的非线性关系。采用分段线性回归法分析孕酮浓度与妊娠结局之间的阈值效应。统计显著性定义为P<0.05。
结果
基线和患者特征
本研究严格限制了胚胎移植质量和数量,并在筛选研究人群时设定了严格的纳入排除标准。最终纳入1,550个拮抗剂方案新鲜移植周期,其中卵裂期胚胎组949个周期,囊胚组601个周期。这些特征包括:女性年龄、体质量指数(BMI)、不孕年限、受精类型、不孕不育类型、基础FSH浓度、基础E2浓度、基础孕酮浓度、窦卵泡计数(AFC)、促性腺激素(Gn)用量、Gn持续时间、hCG扳机日E2浓度、LH浓度、孕酮浓度、子宫内膜厚度(EMT)、获卵数、双原核胚胎(2PN)数及胚胎类型。每个胚胎移植周期的总体临床妊娠率为46.65% (723/1,550),总体持续妊娠率为38.58% (598/1,550)。患者的基线和IVF/ICSI特征总结于表1。
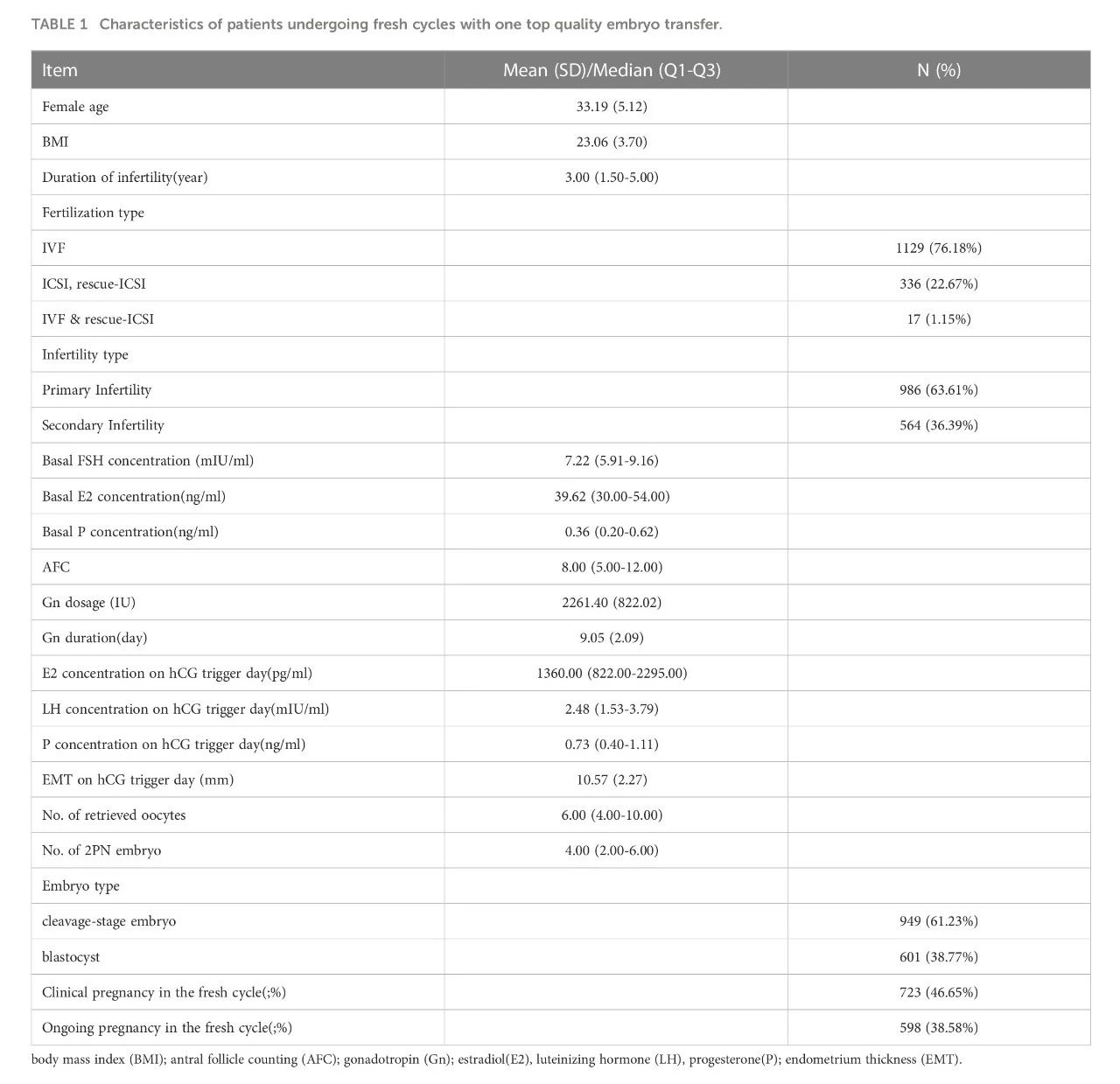
单变量分析结果
单变量分析并确定了在一次优质胚胎移植中,影响临床妊娠和持续妊娠结果的指标。女性年龄对临床妊娠率和持续妊娠率有负相关影响(P<0.05)。不孕类型、AFC、Gn持续时间、EMT、获卵数、2PN数与临床妊娠率升高相关(P<0.000 1)。在囊胚移植中,临床妊娠率和持续妊娠率也显著提高(P<0.000 1)。详细数据见表2。
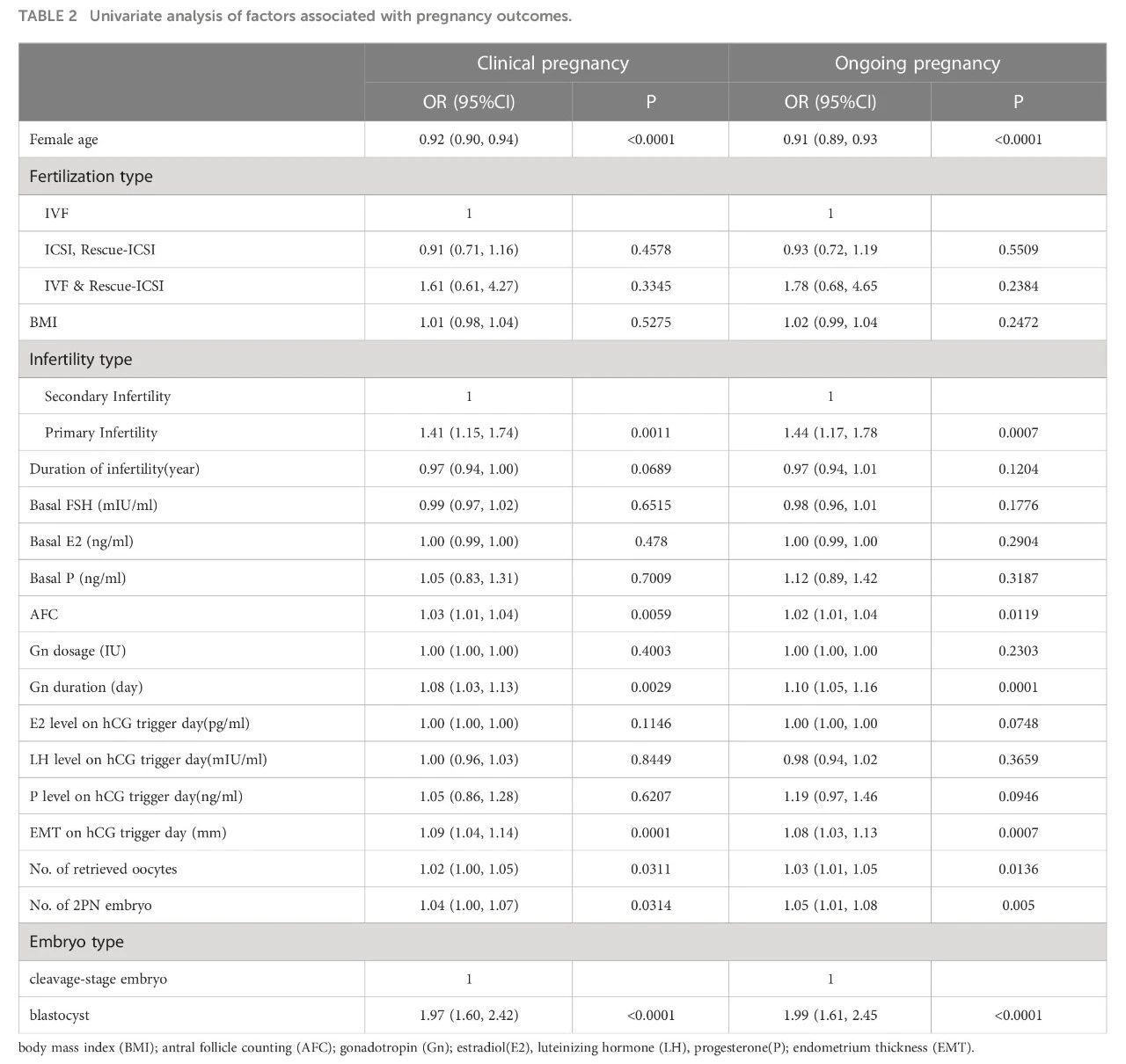
多因素logistic回归分析孕酮浓度与鲜胚移植周期临床结局之间的关系
校正了混杂因素后,多因素logistic回归分析显示孕酮浓度与临床妊娠率之间存在显著相关性(校正后优势比aOR=0.77,95% CI:0.62~0.97,P=0.023 4),尤其是在囊胚移植中(aOR=0.56,95% CI:0.39~0.78,P=0.000 8)。孕酮浓度与持续妊娠率之间差异无统计学意义(表3)。

EMT与临床结局在不同胚胎类型间的曲线拟合结果
图1和图2显示了在调整混杂因素后,在卵裂期胚胎移植中,临床妊娠率与孕酮浓度升高呈线性关系。在囊胚移植中,临床妊娠率和持续妊娠率随着孕酮浓度的增加呈抛物线倒U形曲线。曲线在起初会上升,然后在孕酮浓度达到高峰时下降。
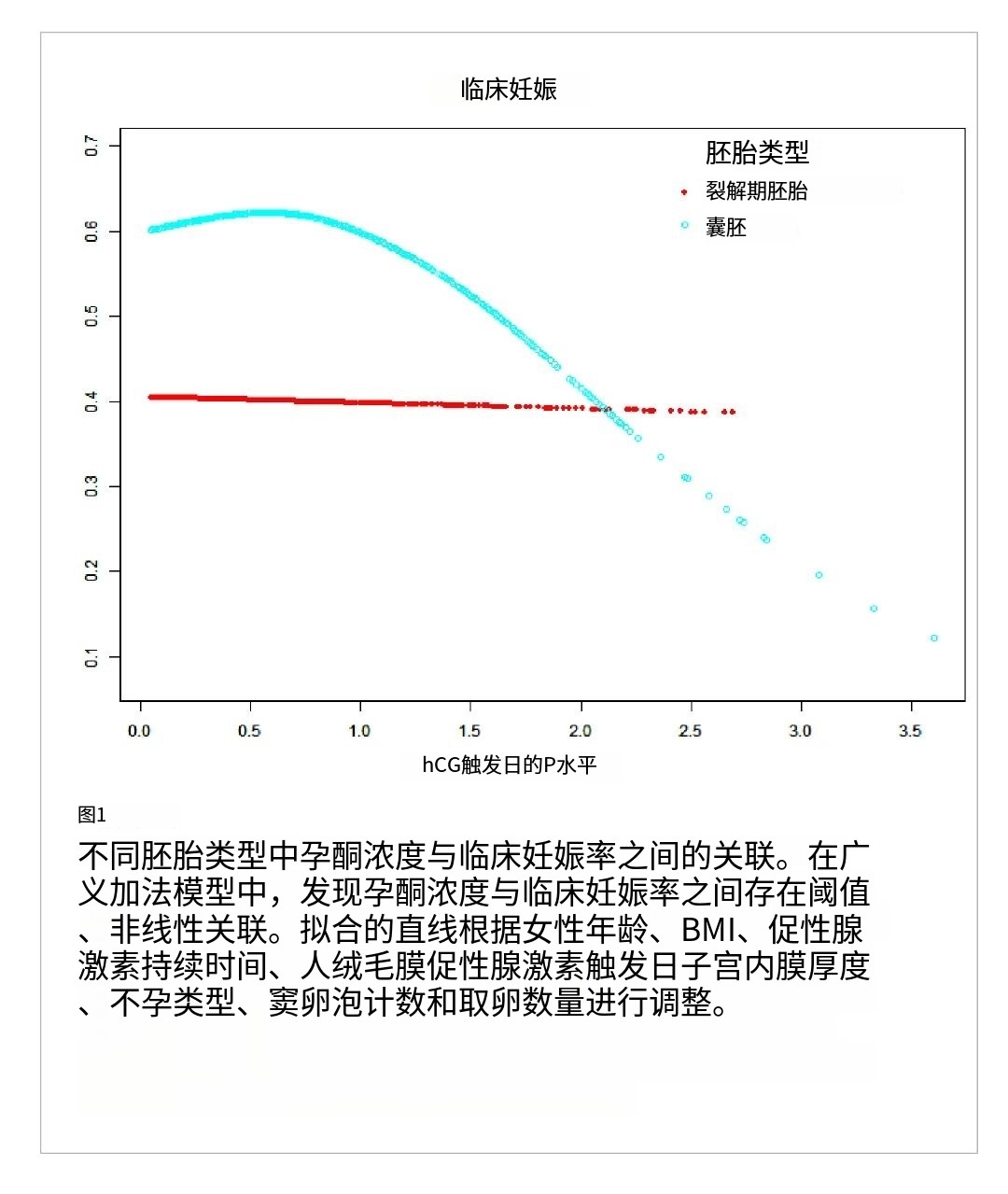
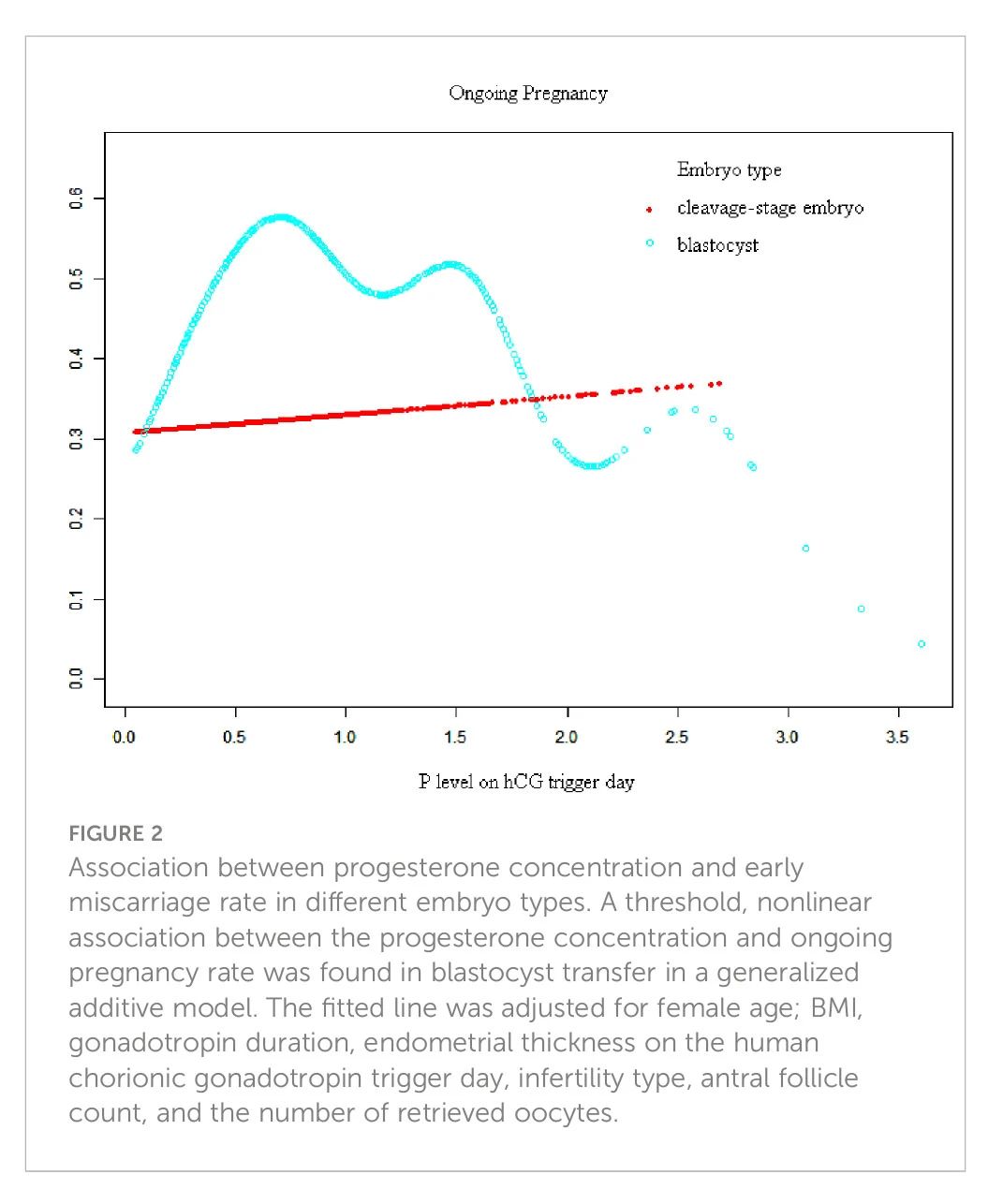
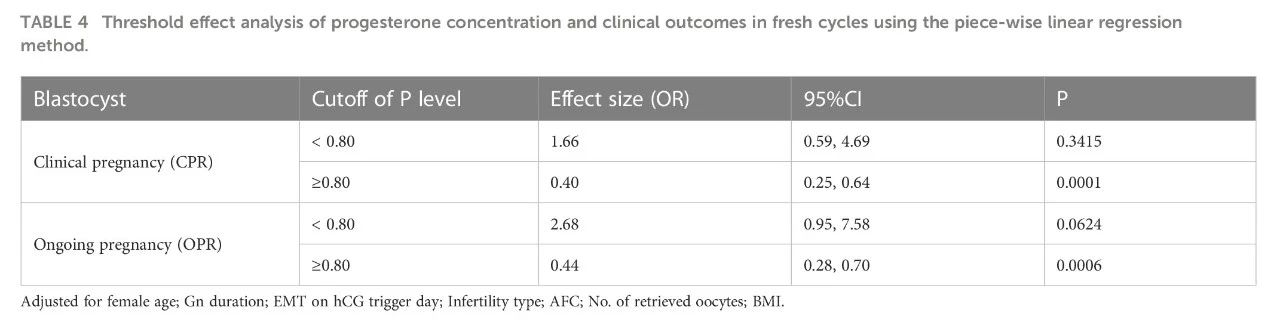
采用分段线性回归方法分析鲜胚移植周期中孕酮浓度和临床结局的阈值效应
在囊胚移植中,这些曲线存在一个阈值。孕酮浓度和临床结果的阈值效应分析结果见表4。临床妊娠率随着孕酮浓度的增加而增加,直到达到0.80 ng/mL。当孕酮浓度≥0.80 ng/mL时,临床妊娠率显著下降。
研究结论
据我们所知,这是目前最大的一项研究,旨在展示hCG扳机日的孕酮浓度与临床妊娠率、持续妊娠率之间的关系,采用GnRH拮抗剂方案进行一次优质胚胎移植,避免了胚胎数量和质量造成的偏差。此研究证实了hCG扳机日血清孕酮浓度升高与临床妊娠率之间存在不利的关联[8-9]。相比于卵裂期胚胎,囊胚对血清孕酮浓度的变化更为敏感。在囊胚移植周期中,hCG扳机日的孕酮浓度与妊娠结局呈曲线关系,而孕酮浓度的最佳阈值为0.80 ng/mL。

张翠莲 教授
河南省人民医院生殖医学中心
· 教授,博士生导师;
· 河南省人民医院生殖医学中心主任,河南省生殖医院常务副院长;
· 国务院政府特殊津贴专家,中原名医;
· 中国医师协会生殖医学专业委员会常务委员;
· 中华医学会生殖医学分会委员;
· 中国女医师协会生殖医学专业委员会副主任委员;
· 中国医疗保健国际交流促进会生殖医学分会副主任委员;
· 河南省医师协会生殖医学分会会长,河南省医学会生殖医学分会副主任委员;
· 《中华生殖与避孕杂志》、《Human Reproduction Update中文版》等杂志编委
发表学术论文200余篇,主持国家自然科学基金项目2项,获得河南省科学技术进步二等奖4项。
专家点评
既往众多研究均提示了扳机日或者晚卵泡期孕酮水平对子宫内膜容受性以及新鲜周期临床结局有影响,但是既往研究在控制性促排卵方案、检测方法、检测时间、移植胚胎质量及类型等方面未进行明确限定,因此对于孕酮对临床结局影响尚未达成共识。例如一项多中心、回顾性病例对照研究结果显示正常孕酮组和孕酮升高组的累积活产率没有差异,分别为29.3%和28.2%(正常孕酮组,孕酮<1.5 ng/mL;孕酮升高组,孕酮> 1.5 ng/mL)[5]。而Connell等[10]的研究显示孕酮浓度≥2 ng/mL对活产有负面影响。此外,Oktem等[11]的数据表明,孕酮浓度从<0.5>4.0 ng/mL会导致不同类型卵巢反应患者的临床妊娠率逐渐下降 。然而,另一项基于60,000多个周期的大型荟萃分析表明在hCG扳机日孕酮水平>0.8 ng/mL时,妊娠成功率显著降低(合并效应量分别为0.8~1.1 ng/mL: OR=0.79, 1.2~1.4 ng/mL: OR=0.67,1.5~1.75 ng/mL: OR=0.64,1.9~3.0 ng/mL: OR= 0.68, P<0.05)[12]。这项研究的cut-off值跟本研究的相似,但胚胎类型、质量和周期未均质化。我们还发现囊胚移植周期中,孕酮浓度和持续妊娠率之间存在近似的倒U型关联。尽管我们对孕酮浓度升高与妊娠率之间的关系有了更好的了解,但很少有数据评估ART周期中孕酮浓度降低对妊娠结局的影响。在Arvis等[13]的一项研究中发现,孕酮浓度过低(≤0.5 ng/mL)或者高孕酮浓度均会影响活产率,这可能是由于LH降低、子宫内膜容受性改变所致。
尽管有许多研究发现孕酮浓度升高对临床结局有影响,但针对孕酮浓度对不同类型胚胎移植的临床结局影响的研究罕见且有争议。Huang等[14]报道只有当孕酮浓度达到1.75 ng/mL时,才会对第5天的囊胚移植产生不利影响。在另一项观察性队列研究中,Tokgoz和Tekin评估了使用GnRH拮抗剂方案的患者在hCG扳机日孕酮浓度升高的影响,当第3天胚胎移植的孕酮浓度>0.85 ng/mL时,临床妊娠率相对降低20% (aOR=0.424;P=0.016),然而,无论孕酮浓度升高还是正常,第5日胚胎移植均获得了相似的临床妊娠率[8]。Hill等[1]报道,在卵裂期和囊胚期移植中,hCG扳机日的孕酮浓度升高与活产率呈线性下降相关。本研究的数据显示孕酮浓度与临床妊娠率显著相关(aOR=0.77,95% CI:0.62~0.97;P=0.023 4)。曲线拟合和阈值分析进一步揭示了孕酮浓度与不同类型胚胎临床结局的定量关系。卵裂期胚胎移植周期中孕酮浓度与临床妊娠率存在线性关系。然而,在囊胚移植中,当孕酮浓度≥0.80 ng/mL时,临床妊娠率和持续妊娠率明显下降。这些研究之间的差异可能是由于他们的样本量不同、卵巢刺激方案(使用或不使用激动剂方案)的差异、实验室培养条件的差异以及孕酮检测法的差异。
子宫内膜的容受性取决于孕酮暴露的持续时间。孕酮浓度对子宫内膜脱落化的影响在胚胎成功着床中至关重要。孕酮浓度提前升高会导致子宫内膜与胚胎发育不同步,从而降低着床率[15]。高孕酮浓度下子宫内膜的表观遗传修饰状态或基因表达的改变也可能破坏子宫内膜的容受性,并导致妊娠率降低[2,16]。孕酮浓度持续升高可能导致子宫内膜种植窗变窄或者过早闭合,从而显著降低临床妊娠率和持续妊娠率[17-18]。由于囊胚移植时间比卵裂期胚胎移植时间晚2或3天,推测囊胚移植更可能受到着床窗口变窄的影响,从而在本研究中呈现出不同胚胎类型在高孕酮影响下临床结局不同。
本研究的亮点以及对临床应用的启示
研究发现扳机日孕酮水平对卵裂期胚胎和囊胚移植后临床妊娠结局的影响不同,囊胚移植临床结局受扳机日孕酮水平影响更大。在临床工作中对扳机日孕酮水平达到一定水平时不同生殖中心均会建议患者进行全胚胎冷冻,所以本研究的样本量有限,尤其是孕酮大于等于1.5 ng/mL样本量更少,但是通过严格设计和严谨纳排辅以合适统计学方法,我们最终得出了扳机日孕酮水平≥0.8 ng/mL时即影响囊胚移植临床结局,但是对卵裂期胚胎临床结局影响不明显。本研究有助于确定不同类型鲜胚移植的适宜孕酮浓度阈值,避免不必要的全胚胎冷冻。即使相较于既往关于孕酮水平对新鲜周期临床结局影响的文献我们的样本数具有明显优势,但是我们仍然需要谨慎对待我们的研究结论,期待更多的医生、更大样本量或者设计更严谨的研究来关注这一问题,并深入研究晚卵泡期或者扳机日孕酮水平对子宫内膜容受性或者种植窗的影响机制,为该领域提供循证等级更高的证据以指导临床工作,改善临床结局。
研究的局限性以及未来的研究方向
回顾性研究不可避免的限制、样本量有限可能影响研究结果可靠性、研究人群限定了我们结果仅在拮抗剂方案新鲜周期移植了优质胚胎或者囊胚的人群中有参考价值。
发表评论
最新评论

-

new西北首例!我院成功开展达芬奇机器人辅助乳腺癌根治重建术
2025-04-29 -

new专家心声 | 郑劲平教授专访:小气道功能检测的标准化挑战与未来方向
2025-04-03 -

new超越减重,再启“心”程!诺和盈®中国说明书纳入心血管获益结果
2025-04-22 -

new六位一体护脊柱,三年追踪见成效 | 全国青少年脊柱与视力健康专项行动(日照站)
2025-04-21
-

叶军:从事临床医学教育教学43年的4点感悟
2025-01-06 -

医师报在进博 | 跟着医师报小分队,感受科技赋予健康的魅力!
2024-11-06 -

冬季哮喘、慢阻肺患者该如何预防?朱玉龙:确保病情得到有效的控制是关键
2023-12-18 -
全国肿瘤宣传周:癌症防治 “三全”在行动——专家倡导抗癌从治病向防治管理转变
2023-04-10 -
世界肥胖日丨糖胖病:要控糖,先治胖
2023-03-03
-
朱玉龙:肺部下叶小结节的活检诊断策略分享
2023-06-14 -

儿童意外伤害可防可控,国家儿童医学中心儿童意外伤害中心成立!
2023-07-19 -

中国大型创新型药物真实世界研究即将启动,研究成果将惠及更多中国特应性皮炎患者
2023-07-17 -
TEXT/SOFT研究报道8年无远处复发生存风险
2020-09-17 -

仁济医院吴文广教授:引领国内ERCP发展潮流
2022-11-08 -

中国人民解放军总医院刘又宁: 讲好中国抗疫故事——重温我对新型冠状病毒感染的一己之见
2023-08-01 -
世界肥胖日丨糖胖病:要控糖,先治胖
2023-03-03






