成人幕上低级别胶质瘤 手术治疗指南发布
建立合理、规范的临床诊疗路径

近日,首都医科大学附属北京天坛医院神经外科江涛、广州军区广州总医院神经外科王伟民等,发布了中国脑胶质瘤协作组(CGCG)成人幕上低级别胶质瘤的手术治疗指南,旨在建立以循证医学证据为指导的低级别胶质瘤规范化手术治疗方案,指导临床标准治疗,改善患者的临床预后。(Chin J Neurosurg.2016,32:7)
低级别胶质瘤好发于青年人,由于其具有弥漫浸润性生长的特点,手术切除后往往易复发,同时常伴有恶性程度增加。低风险患者的中位生存期可达10.8年,但对于高风险患者,其中位生存期仅为3.9年。目前,低级别胶质瘤的治疗方法为手术治疗、放疗及化疗。本指南仅对手术治疗低级别胶质瘤进行详述。
手术时机
对于低级别胶质瘤患者手术治疗的时机一直存在争议。指南指出,尽管有研究认为影像学诊断为低级别胶质瘤的患者可先行间断性影像学观察,推荐时间间隔为3个月,至影像学提示肿瘤进展后再行手术治疗,但多数研究更支持一旦影像学诊断为低级别胶质瘤的患者应立即进行手术治疗。当影像学不能确定是否为弥慢性低级别胶质瘤或怀疑其他疾病时,可通过活检的方式进行确诊。
手术适应证与禁忌证
指南对常规全麻下开颅手术和术中唤醒状态下功能区定位保护手术的适应证和禁忌证进行了详细阐述。
术前评估
术前神经影像学检查可帮助临床医生了解病变累及的范围、病变恶性程度、病变与周围重要解剖结构的关系,以及病变与周围脑功能区的关系。多模态影像学检查可针对病变及脑功能区提供更多的信息,从而有助于制定个体化的最优手术方案。
术前神经功能评估旨在更深入地了解病变对患者功能状态的影响程度,术前需要应用客观且被广泛接受的神经心理学量表评估患者的功能状态,为术者制定手术计划及术后治疗方案提供帮助。同时,指南指出,应由手术医生、麻醉医生及神经心理医生向患者及家属交待胶质瘤切除手术或术中唤醒手术的相关事宜。
手术切除策略
对手术治疗低级别胶质瘤的患者强烈推荐以下切除策略:(1)肿瘤全切除(非功能区胶质瘤);(2)最大安全范围切除肿瘤(累及功能区的胶质瘤);(3)以诊断为目的肿瘤部分切除/活检。
对于肿瘤切除程度的评估,建议根据术后12周内T2-FLAIR像与术前T2-FLAIR像上肿瘤体积的变化确定肿瘤的切除程度。以往习惯将切除程度按切除肿瘤体积分为4个等级:即全切除、次全切除、部分切除、活检。但不同研究对于这4个等级的具体定义并不统一。推荐按实际肿瘤切除体积进行定量计算来描述肿瘤切除程度。
总体上说,低级别胶质瘤的手术切除程度与患者的肿瘤复发率、无进展生存期、总生存期、癫痫控制程度及病理诊断的准确性之间存在相关性。
术中技术支持
非功能区胶质瘤患者的术中技术支持,强烈推荐神经导航、术中MRI、术中超声。功能区胶质瘤患者的术中技术支持,强烈推荐术中唤醒下皮质及皮质下直接电刺激、神经导航、术中MRI、术中超声;推荐皮质体感诱发电位定位中央沟,运动诱发电位监测运动区。
术后分子病理检查
低级别胶质瘤的分子病理特点为:IDHl/2突变(50%~80%)、TP53突变(星形细胞瘤中50%~60%)、ATRX缺失(星形细胞瘤中约70%)以及1p/19q联合缺失(少突胶质细胞瘤中30%~60%)。指南指出,这些分子标志物对患者的生存预后具有重要意义,故强烈推荐对患者的病理组织进行以上4个分子标志物的检测。
预后及随访
影响低级别胶质瘤患者预后的因素有很多,在预测患者预后情况时,应综合考虑这些影响因素:强烈推荐年龄、术前神经功能状态、肿瘤切除程度、病理成分及分子标志物状态;推荐肿瘤生长部位、肿瘤体积。在不损伤功能的前提下最大程度地安全切除肿瘤是累及功能区低级别胶质瘤手术的关键。大脑功能网络存在重塑性机制,这使得对安全范围的界定有所放宽。另外,不推荐在没有任何患者功能区评估结果的情况下对患者实施功能区胶质瘤切除术。
患者的术后评价过程推荐采用神经影像学与行为量表相结合的方式。
预测乳腺癌患者新辅助化疗腋窝淋巴结病理学缓解
中国学者构建出列线图
近日,复旦大学附属肿瘤医院乳腺外科、复旦大学上海医学院金希、江一舟、陈盛、邵志敏、狄根红等发现淋巴结阳性乳腺癌患者新辅助化疗(NCT)后腋窝淋巴结(ALN)病理学完全缓解(pCR)的预测指标,并据此构建出预测列线图,可提高风险分层,准确预测新辅助化疗后的腋窝淋巴结状态,避免不必要的腋窝淋巴结清扫术。(Sci Rep.8月31日在线版)
前哨淋巴结活检对新辅助化疗后患者的价值仍有争议,故有必要对新辅助化疗后腋窝淋巴结的病理学缓解情况进行预测。该研究入组426例新辅助化疗前,经病理证实腋窝淋巴结转移的患者,1∶1随机分入演算组(训练集)和验算组(验证集)。
多变量逻辑回归分析表明,激素受体(HR)水平、人表皮生长因子受体2(HER2)水平、Ki67指数为新辅助化疗患者腋窝淋巴结pCR的独立预测指标。根据这些独立预测指标及肿瘤大小、新辅助化疗方案等临床重要预测指标,构建出预测新辅助化疗患者腋窝淋巴结病理学完全缓解的列线图(图1),演算组和验算组的接受者操作特征曲线下面积分别为0.804和0.749。
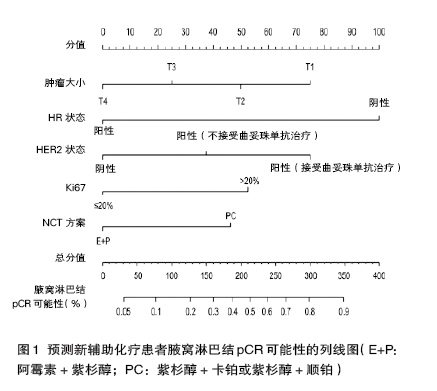
结果表明,与HR阴性患者相比,HR阳性患者更不易达到腋窝淋巴结pCR;与HER2阴性患者相比,接受曲妥珠单抗治疗的HER2阳性患者更易达到腋窝淋巴结pCR;与Ki67≤20%患者相比,Ki67>20%患者更易达到腋窝淋巴结pCR。
避免早期乳腺癌患者过度治疗
MammaPrint检测有效
近日,欧洲一项大规模随机Ⅲ期临床试验结果显示,MammaPrint基因检测后显示复发低风险的早期乳腺癌患者,手术/放疗后或无需化疗。(N Engl J Med.8月25日在线版)
临床上,如果早期乳腺癌患者有一些“临床高风险”指标,如年龄<50岁、有淋巴结转移等,手术或放疗后,通常还需要接受化疗,但化疗有严重毒副作用。
MammaPrint通过对70个风险基因的检测,来评估乳腺癌复发的“基因风险”。该研究纳入6700例早期乳腺癌患者,评估其复发的基因风险(采用MammaPrint方法)和临床风险。共筛出1550例(23.2%)患者临床风险较高但基因风险较低。这些患者被随机分为辅助化疗组与非辅助化疗组。
结果发现,非辅助化疗组患者5年生存率(同时未发生远处转移)约94.7%,仅比辅助化疗组低1.5%。雌激素受体阳性、HER2阴性、淋巴结阳性或阴性亚组,无远处转移率相似。
结果证实,对于“临床高风险”中,46%的“基因低风险”患者,可通过MammaPrint鉴别为不需要化疗的高临床风险早期乳腺癌患者。
将这70个乳腺癌相关基因的检测纳入传统的临床和病理学检测指标可为临床医生提供有价值的信息,帮助判断究竟哪些患者可从辅助化疗中受益。

发表评论
最新评论

-

new循证为桥通络为钥 传承创新中医药引领诊疗新变革
2025-06-06 -
06-042025
中西医协同:络病理论引领慢性病防治新突破
-
06-042025
破局前列腺疾病诊疗困局 夏荔芪胶囊开辟“治补结合”新路径
-
06-032025
聚焦络病理论创新,共探慢病防治新路径
-
破局前列腺疾病诊疗困局 夏荔芪胶囊开辟“治补结合”新路径
2025-06-04 -
聚焦临床痛点 筑牢前列腺疾病防治中西医结合防线
2025-06-03 -
通络药物赋能慢病防治 中西结合开启健康新篇
2025-06-03 -
特宝生物全新一代长效生长激素,益佩生®(怡培生长激素注射液)获批上市
2025-05-30 -

心系老区 优质医疗资源延伸丨海峡两岸医药卫生交流协会 超声医学分会红雨工程系列巡讲“绘心声”—江西站圆满落幕
2025-05-20
-

我国发现一例输入性寨卡病毒感染病例
2016-04-18 -
中期甲状腺癌也可以经口腔镜手术
2023-04-23 -

2023年度医界好书评审结果公示
2024-03-07 -
中国医师协会学术会务部招聘启事
2016-09-01 -

郑大附一院消化病院刘冰熔院长内镜治疗新技术受国际关注
2016-12-05 -

2017年医师资格考试四大变化
2017-07-28 -
72% 坚守是他们的春节
2017-07-28






