沉默的杀手:前列腺癌就诊患者2/3已为晚期
安徽医科大学第一附属医院泌尿外科科室副主任张贤生提示,前列腺癌常被形容为“沉默的杀手”,其早期不易被发现。数据显示,三分之二的初诊患者确诊时病情已发展至晚期[1],主要症状是尿血、尿痛及骨痛,患者的总体生存期和生活质量受到严重影响。而前列腺癌的患者,主要是60岁以上的老年男性。

安徽医科大学第一附属医院泌尿外科科室副主任张贤生
60岁以上老年男性是前列腺癌的高发人群
前列腺癌是全球范围内男性第二位最常见的癌症[2]。近十年来,中国前列腺癌发病率快速上升,并已成为男性中发病率排名第六位的恶性肿瘤[3]。
在美国,大于70%的前列腺癌患者年龄都超过65岁,60-79岁年龄段前列腺癌的发病率甚至高至13.7%[4]。在我国,60岁以上的老年男性同样是前列腺癌的高发人群[5],且年龄越大患病几率越高[6]。
2015年国民经济和社会发展统计公报显示[7], 60岁以上人群已超过2.2亿,占总人口的16.1%。中国已步入老龄化社会,而随着老年人口基数的不断增长,我国男性前列腺癌的发病率也将继续呈上升的趋势。
然而,大众对前列腺癌的关注亟需提高。相关调研显示[8],公众对于前列腺癌的认知水平较低,能正确认识到前列腺癌高危因素、自查症状、早期筛查和治疗方案的公众均不及三成。
雄激素可促进前列腺癌的生长
前列腺癌是一种激素依赖性恶性肿瘤,雄激素在前列腺癌的发生、发展过程中发挥着重要的作用。雄激素剥夺治疗是国内晚期前列腺癌的主要治疗方式,但是其并未阻断所有雄激素合成的途径,比如肿瘤本身也可产生雄激素。
张贤生副主任介绍:“90%接受雄激素剥夺治疗的患者在18-24个月后会发展为去势抵抗性前列腺癌[9],甚至转移至前列腺以外的其它器官,比如骨骼,成为转移性去势抵抗性前列腺癌[10]。”
晚期前列腺癌的治疗面临巨大挑战
转移性去势抵抗性前列腺癌一直是晚期前列腺癌治疗的难点,患者平均寿命通常不足2年[11]。由于晚期前列腺癌患者饱受疼痛、疲劳、睡眠障碍等疾病症状的严重困扰[12],生活质量严重下降。随着治疗理念的不断改进,晚期前列腺癌的治疗目标已经不仅仅局限于延长患者的生存时间,同时需注重减轻患者的疾病症状并改善他们的生活质量。
前列腺癌疾病介绍
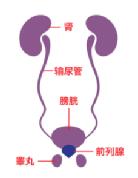
关于前列腺癌
前列腺是男性特有的性腺器官,位于男性盆腔深处、膀胱下方。
前列腺癌起病隐匿,发展较慢,疾病早期无明显症状,通常患者确诊时病情已经发展至晚期,主要症状是尿血、尿痛及骨痛。
前列腺癌的主要危险因素
年龄:新诊断患者中位年龄为72岁,高峰年龄为75~79岁。我国超过60岁男性发病率明显增长[13]。
遗传性:前列腺癌与遗传有关,兄弟/父亲中有1人患前列腺癌,则患病风险增加>1倍;兄弟/父亲中≥2个以上患前列腺癌,患病风险增大5~11倍;有前列腺癌家族史的患者通常会比无家族史患者的发病早6~7年[14]。
前列腺癌的流行病学
全球形势
· 前列腺癌是全球范围内男性第二位最常见的肿瘤[15]。
· 2015年,美国新诊断的前列腺癌患者超过22万人,约占新增癌症病例总数13%[16]。
中国形势
· 前列腺癌是中国第六位最常见男性癌症,并且是男性泌尿系统中发病率最高的恶性肿瘤[17]。
· 1998年至2008年,中国男性前列腺癌发病率的年均增加比例为12.07%[18]。
· 近年来,我国大城市的前列腺癌发病率显著提高,北京市前列腺癌发病率由2001年的5.53/10万上升至2010年的16.62/10万[19],上海市20年间的前列腺癌发病率则增长了10余倍[20],广州市前列腺癌发病率由2000年的6/10万上升至2010年的11.74/10万[21]。
· 2012年,中国约有4.7万新增前列腺癌病例,并有约2.3万前列腺癌患者死亡[22]。
前列腺癌的诊断
直肠指检(DRE)联合血清前列腺特异性抗原(PSA)检查是目前公认的早期发现前列腺癌最佳的初筛方法[23]。
· 直肠指检(DRE):医生将戴有手套经过润滑的手指插入患者直肠,通过直肠壁检查前列腺。
· 前列腺特异性抗原(PSA):早期检测和诊断前列腺癌的重要指标。血清PSA按是否与血浆蛋白结合可分为,游离PSA和结合PSA,前列腺癌与游离PSA成负相关,与结合PSA成正相关。健康男性血清总PSA小于4ng/ml;在血清总PSA介于4ng/ml和10ng/ml之间时,如果游离PSA与血清总PSA比值大于0.25,则患前列腺癌的可能性较小,而如果比值小于0.15则应怀疑前列腺癌,需进一步深入检查。
为了明确诊断,医生可能还会开具其它检查,如影像学检查或其它实验室检查。临床上大多数前列腺癌患者通过前列腺系统性穿刺活检取得组织病理学诊断得以确诊。少数患者是在前列腺增生手术后病理中偶然发现前列腺癌。
前列腺癌的治疗
目前,治疗前列腺癌的手段包括:主动监测、手术治疗、放射治疗、内分泌治疗、免疫治疗、化学治疗和姑息护理[24]。随着治疗理念的不断改进,前列腺癌的治疗目标已经不仅仅局限于延长患者的生存时间,同时注重减轻患者的疾病症状并改善他们的生活质量。
主动监测:通过定期进行血清PSA检查、直肠指检及活检,密切监测癌症的进展迹象。如果出现症状进展或者其他检查异常,患者应该开始治疗。
手术治疗:通过综合评估肿瘤分期以及自身健康状况,患者可以选择根治性前列腺切除术,这是治愈局限性前列腺癌最有效的方法之一。
放射治疗:通过直接暴露于放射线来杀死癌细胞及其周围组织,包括外放射治疗和放射粒子植入(近距离放疗)。
内分泌/激素治疗:任何去除雄激素和抑制雄激素活性的治疗均可称为内分泌治疗,比如雄激素剥夺治疗(ADT)。目前,内分泌治疗是国内晚期前列腺癌的主要治疗方式之一。国际研究显示,雄激素水平进一步降低,患者的生存期可进一步延长[25]。因此,除了阻断睾丸、肾上腺激素合成,同时抑制肿瘤本身合成雄激素,已成为前列腺癌治疗的新思路。中国泌尿外科疾病诊断治疗指南(2014版)前列腺癌诊断治疗指南指出,新型雄激素生物合成酶抑制剂为内分泌治疗增添了新的药物和治疗方法[26]。
化学治疗:当癌症已经转移或者进展,扩散到前列腺以外,并且/或者已经对内分泌治疗或免疫治疗无应答,则可以选择对一些有症状的患者进行化疗。这类患者仍需要通过内分泌治疗维持体内的低睾酮水平。
免疫治疗:通过刺激患者自身的免疫系统,从而辅助控制前列腺癌进展的治疗方法。
[1]马春光,叶定伟,李长岭,等.前列腺癌的流行病学特征及晚期一线内分泌治疗分析[J].中华外科杂志,2008,46(12):921-925.
[2] GLOBOCAN 2012: Estimated Cancer Incidence, Mortality and Prevalence Worldwide in 2012, http://globocan.iarc.fr/Pages/fact_sheets_cancer.aspx, Accessed Dec 16, 2013
[3] 赫捷,陈万青.2012中国肿瘤登记年报.北京:军事医学科学出版社,2012.
[4] Ravi J Kumar et al. US Oncology Review, 2005;1(1):1-6
[5]鲍萍萍, 彭龚. 中国2008年前列腺癌发病、死亡和患病情况的估计及预测. 中华流行病学杂志, 2012,33: 1056-1059
[6] Geenle RT, Hill-Harmon MB, Murray T, Thur M. Cancer statistics, 2001, 51:15
[7] 2015年国民经济和社会发展统计公报,国家统计局,2016年2月
[8] 全国前列腺癌认知水平调研,艾美仕市场调研有限公司(IMS),2015
[9] European Urology.2013, Pages 260–265
[10] ZYTIGA®, About the Illness, http://www.zytiga.com/about-the-illness, Accessed Dec 16, 2013
[11] Castration-Resistant Prostate Cancer: AUA Guideline, https://www.auanet.org/common/pdf/education/clinical-guidance/Castration-Resistant-Prostate-Cancer.pdf, Accessed Dec 16, 2013
[12] Torvinen S, Färkkilä N, Sintonen H, Saarto T, Roine RP, Taari K. Health-related quality of life in prostate cancer. Acta Oncol. 2013 Aug;52(6):1094-101
[13]鲍萍萍, 彭龚. 中国2008年前列腺癌发病、死亡和患病情况的估计及预测. 中华流行病学杂志, 2012,33: 1056-1059
[14]中华医学会泌尿外科学分会(CUA),《中国泌尿外科疾病诊断治疗指南(2014责任编辑:
发表评论
最新评论

-
06-062025
转移性激素敏感性前列腺癌患者迎来治疗新选择
-

new北京协和医院徐作军教授牵头研究登上《自然·医学》| Rentosertib有望改善特发性肺纤维化患者肺功能
2025-06-05 -
05-292025
最新进展!腱鞘巨细胞瘤患者距离正常生活更进一步
-
new雅培双腔无导线心脏起搏系统在博鳌完成首例临床应用
2025-05-27
-

独辟蹊径!易俊林团队发现缩小鼻咽癌患者放疗靶区新方法
2024-03-10 -

《2023中国高脂血症诊疗现状与疾病管理调研报告》在第六届进博会发布
2023-11-07 -

传承百年创新征程,攻坚糖尿病未竟之业
2023-04-12 -
18厘米超长阑尾被保住!《胃肠内镜》刊登我国专家保阑尾ERAT治愈最长阑尾急腹症病例
2022-12-11 -

泛肿瘤TRK抑制剂罗圣全®在中国获批,开启个体化医疗新篇章
2022-07-29
-

聚焦世界脑健康日五大核心目标,携手同行共促脑健康,2023中国脑健康大会成功举办
2023-07-27 -

18厘米超长阑尾被保住!《胃肠内镜》刊登我国专家保阑尾ERAT治愈最长阑尾急腹症病例
2022-12-11 -

县域医疗机构消化专科精准能力提升项目湖南试点启动会在长沙召开
2023-05-30 -

全球首部钙调磷酸酶抑制剂治疗风湿免疫性疾病临床应用专家共识全国发布
2023-06-12 -
【5·11世界防治肥胖日】今天,大声喊出“我要瘦”!
2016-05-17 -

两院院士增选工作正式启动!医学领域儿科、麻醉、神经病学优先增选推荐!
2023-07-27 -

长期肥胖增加食管癌和贲门癌风险
2017-08-06






