大咖同行,感染前沿速递④|2021年IDSA对耐药革兰阴性菌感染抗菌治疗指引解析(一)
耐药革兰阴性杆菌感染在全球范围增长迅猛,治疗困难,病死率高。一些新的抗菌药上市带来了更多的治疗选择。但这些新抗菌药物治疗耐药革兰阴性菌的资料尚不充分,其临床定位尚待明确。为此,2021年美国感染病学会(IDSA)发布了对产超广谱β内酰胺酶肠杆菌科细菌(ESBL-E)、碳青霉烯类耐药肠杆菌目细菌(CRE)和难治性耐药铜绿假单胞菌(DTR-P.aeruginosa)的治疗指引。根据ESBL-E、CRE和DTR-铜绿假单胞菌感染的部位、耐药性制定了抗菌药物选择和疗程的推荐方案。(Clin Infect Dis.2021,72:1109)
由于编写或更新临床实践指南(guideline)需要较长的时间,应对快速进展问题的能力受限,IDSA决定组织由有经验专家组成的小组,在广泛回顾已发表文献的基础上,结合临床经验,为每种病原体的抗感染治疗提出几个常见的问题和相应的答案,并达成共识,形成一系列指引(guidance),作为对综合临床实践指南的替代和补充,解决目前指南未涵盖的难治感染的具体临床问题。本指引是IDSA这种新尝试的第一篇。现将分为2部分介绍其要点,以供读者参考。

同菌种的抗菌治疗
无需因耐药延长疗程
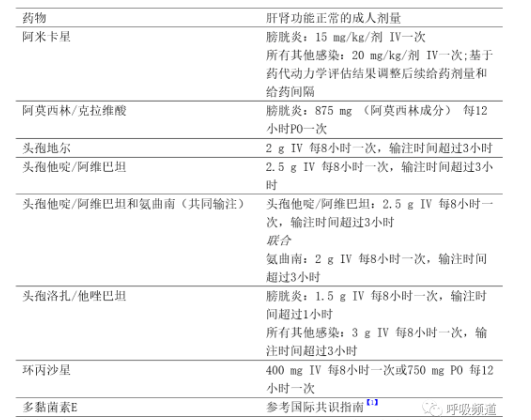
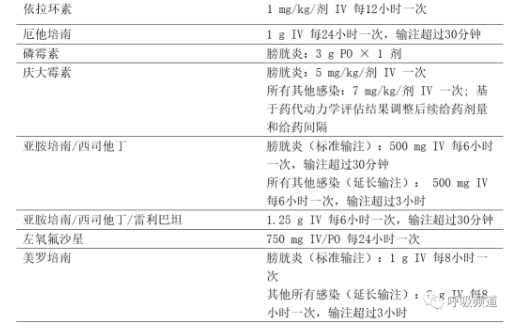
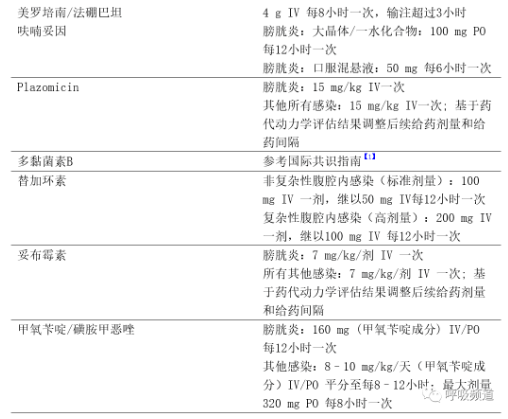
本指引的治疗建议均假设致病微生物已被确定,且已完成体外抗菌活性测定。对于每种病原体,列出了首选和替代治疗建议。肾功能和肝功能正常成人患者的抗菌药物推荐剂量见表1。
本指导没有针对疗程的具体意见,与同菌种敏感株所致感染比较,建议临床医师不需要因耐药菌本身而延长疗程。但在获得药敏结果后,如果发现经验性治疗药物无抗菌活性,可能会影响治疗的疗程。在轻症膀胱炎中,如病原体对经验性治疗药物不敏感,但临床已有改善,通常不需要重复尿液培养、改变抗感染方案、或延长计划的疗程。对于本指导文件中包含的所有其他感染,如果药敏结果提示细菌对经验性使用抗感染药物不敏感的,建议从更换为有抗菌活性的药物开始重新计算疗程。此外,与其他感染相似,在确定抗感染的疗程时,应考虑与宿主免疫状态、感染源是否控制和治疗反应等有关重要因素。
表1 治疗产超广谱β内酰胺酶的肠杆菌科细菌、碳青霉烯类耐药肠杆菌目细菌和难治性耐药铜绿假单胞菌感染的抗菌药物推荐剂量
关于产ESBL肠杆菌科细菌(ESBL-E)
抗菌治疗常见问题的推荐
任何革兰阴性菌都有可能携带ESBL基因;但ESBL在大肠埃希菌、肺炎克雷伯菌、产酸克雷伯菌和奇异变形杆菌中最为普遍。目前大多数临床微生物实验室不常规检测EBSL,而通常将对头孢曲松不敏感(MIC>2 mg/L)用作产ESBL的替代指标。
问题1:治疗ESBL-E引起的单纯性膀胱炎的首选抗菌药物是什么?
推荐:呋喃妥因和甲氧苄啶/磺胺甲恶唑(SMZ-TMP)是首选治疗方案。虽然氟喹诺酮类(环丙沙星或左氧氟沙星)和碳青霉烯类可用于治疗ESBL-E引起的单纯性膀胱炎,但如果有其他安全有效的选择,则不建议使用它们治疗膀胱炎。阿莫西林/克拉维酸、氨基糖苷类和磷霉素是治疗ESBL-E引起的膀胱炎的替代选择。
问题2:治疗ESBL-E引起的肾盂肾炎和复杂性尿路感染(cUTI)首选哪些抗菌药物?
推荐:厄他培南、美罗培南、亚胺培南、环丙沙星、左氧氟沙星或SMZ-TMP是ESBL-E引起的肾盂肾炎和cUTI的首选治疗方案。cUTI的定义是与泌尿生殖系统结构或功能异常相关的UTI或男性患者的任何UTI。如果初始经验治疗使用碳青霉烯类药物,其后证实菌株对环丙沙星、左氧氟沙星或SMZ-TMP敏感,则建议更换为这些药物。在这些情况下限制碳青霉烯的使用,以期保留其在其他耐药菌感染中的作用。
问题3:治疗ESBL-E引起的泌尿系统外感染首选哪些抗菌药物?
推荐:碳青霉烯类是首选药物。专家组建议,在达到临床标准(对口服药物敏感、体温平、血流动力学稳定、感染源已控制、肠道吸收良好)后,可将碳青霉烯类降阶梯为氟喹诺酮类或SMZ-TMP口服抗感染。
问题4:当体外药敏显示菌株对哌拉西林/他唑巴坦敏感时,哌拉西林/他唑巴坦是否可用于ESBL-E感染治疗?
应避免使用哌拉西林/他唑巴坦。但如果哌拉西林/他唑巴坦作为膀胱炎的初始经验性治疗,并且出现临床改善,即使后来膀胱炎被确定为ESBL-E引起的,无需改变或延长抗菌药物疗程。
ESBL-E导致血流感染的随机对照研究显示,哌拉西林/他唑巴坦疗效劣于碳青霉烯类。哌拉西林/他唑巴坦治疗侵袭性ESBL-E感染的有效性可能因菌株高表达ESBL或存在多种β内酰胺酶而降低。此外,当ESBL阳性时,哌拉西林/他唑巴坦MIC检测可能不准确和/或重复性差。
问题5:当体外药敏显示菌株对头孢吡肟敏感时,头孢吡肟是否可用于ESBL-E感染治疗?
推荐:应避免使用头孢吡肟。但如果头孢吡肟作为膀胱炎的初始经验性治疗,并且出现临床改善,即使后来膀胱炎被确定为ESBL-E引起的,则无需改变或延长抗菌药物疗程。
比较头孢吡肟和碳青霉烯类治疗侵袭性ESBL-E感染的随机对照研究和观察性研究显示头孢吡肟治疗组预后较差或相似。此外,当存在ESBL时,头孢吡肟MIC检测可能不准确和/或重复性差。
专家点评
更“节制”的选择
降低细菌耐药的选择性压力
IDSA指导中重点介绍针对美国耐药菌感染的治疗建议。由于各国细菌耐药性和抗感染药物可及性存在显著差异,在临床实践中参考这份指引时,需考虑到中美之间差异。如在指引推荐药物中,有不少在我国尚未上市新品种。因此,我们应意识到,目前在国内治疗耐药革兰阴性菌感染临床实践中,本指引中被“冷落”的替加环素、多黏菌素仍具有更重要位置。值得期待的是,指引中提及的亚胺培南/西司他丁/雷利巴坦、依拉环素等新抗菌药物正在国内进行临床试验。
本指引把感染按部位分层为下尿路感染、上尿路感染、cUTI和泌尿道外感染,应该是考虑到许多抗菌药物经过肾脏排泄,治疗泌尿道感染药效学达标概率高于其他部位,可以有更“节制”的选择,而将一些包括新抗菌药物在内的更“重磅”药物留给泌尿道外感染。如临床数据显示,碳青霉烯类是治疗ESBL-E最有效的抗菌药物,但IDSA指引建议在下尿路感染的治疗时,如果有其他选择,则不使用碳青霉烯类;使用碳青霉烯类者在达到临床标准(对口服药物敏感、体温平、血流动力学稳定、感染源已控制、肠道吸收良好)后,可降阶梯为其他敏感药物抗感染。《中国产超广谱β-内酰胺酶肠杆菌科细菌感染应对策略专家共识》也推荐以头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、头霉素类等药物治疗ESBL-E所致轻中度感染,疗效不佳时改用碳青霉烯类抗生素。这些推荐的精神是严格掌握碳青霉烯类药物适应证,通过减少碳青霉烯类药物的使用,降低细菌耐药的选择性压力,延长这类药物寿命。
但需要注意的是,这种分层也存在不足,泌尿道外感染这一分类过于宽泛,未考虑中枢神经系统等药物通透性、给药剂量存在特殊性的部位,对中枢神经系统耐药革兰阴性菌感染的治疗,尚需要参考其他指南。
本指引还明确指出,不需要因为细菌耐药而延长疗程,这与部分同仁的既有认识不同,需要这些同仁纠正认识。
参考文献
1. Tsuji BT, Pogue JM, Zavascki AP, et al. International Consensus Guidelinesfor the Optimal Use of the Polymyxins: Endorsed by the American College ofClinical Pharmacy (ACCP), European Society of Clinical Microbiology andInfectious Diseases (ESCMID), Infectious Diseases Society of America (IDSA),International Society for Anti-infective Pharmacology (ISAP), Society of CriticalCare Medicine (SCCM), and Society of Infectious Diseases Pharmacists (SIDP)[J].Pharmacotherapy,2019,39(1):10–39.
发表评论
最新评论

-
new大咖同行,感染前沿速递⑯|2020年全国细菌耐药监测报告解读:这类耐药菌尤需注意
抗微生物药物耐药性是当今时代面临的最大健康挑战之一,持续监测微生物耐药,客观记录抗微生物药物耐药性及其变化趋势,发现抗微生物药物耐药性对公众健康的危害十分必要。 全国细菌
2022-11-25 -

new大咖同行,感染前沿速递⑮|粒缺伴发热是儿科血液肿瘤常见并发症,重视对经验性抗菌治疗的探索
2014年土耳其阿达纳库库洛娃大学医学院儿童肿瘤科和骨髓移植中心的Gulay Sezgin等对本中心3年多因血液系统恶性肿瘤住院的发热性中性粒细胞减少症的136例儿童病例回顾性研究,分析比较经验性
2022-11-25 -

new大咖同行,感染前沿速递⑭|欧洲仿制药与美罗培南原研药的体外特性比较
当前,全球各国都面临细菌耐药的挑战,细菌耐药已成为一个极其重要的公共卫生安全问题。碳青霉烯类药物是抗菌谱最广、抗菌活性最强的非典型β-内酰胺抗生素,因其具有对β-内酰胺酶稳定
2022-11-25 -

new大咖同行,感染前沿速递⑬|大剂量美罗培南成功治疗了CRE血流感染的早产儿
美国疾病预防与控制中心(CDC)定义碳青霉烯类耐药肠杆菌科细菌(CRE)为至少一种碳青霉烯类抗菌药物(美罗培南、亚培胺南、厄他培南与多利培南)耐药或产生碳青霉烯酶的肠杆菌科细菌。
2022-11-25
-

大咖同行,感染前沿速递⑨|血液肿瘤患者CRE感染诊疗共识干货看这里!
2022-11-25 -

大咖同行,感染前沿速递⑫|美罗培南与亚胺培南/西司他丁在重症感染中的应用:同与不同
2022-11-25 -

大咖同行,感染前沿速递⑯|2020年全国细菌耐药监测报告解读:这类耐药菌尤需注意
2022-11-25 -

大咖同行,感染前沿速递②|最新权威解读!优化β内酰胺抗菌药治疗重症感染策略
2022-11-25 -

大咖同行,感染前沿速递⑬|大剂量美罗培南成功治疗了CRE血流感染的早产儿
2022-11-25 -

大咖同行,感染前沿速递⑦|通过一致性评价=临床等效?最新研究比较原研与仿制
2022-11-25 -

大咖同行,感染前沿速递③|TDM指导可优化碳青霉烯类抗菌药治疗粒缺伴发热
2022-11-25






