重症急性胰腺炎:早期注重内科 后期重在微创
▲南昌大学第一附属医院消化内科 何文华 祝荫 吕农华

南昌大学第一附属医院消化科自90年代初在王崇文教授的带领下开展重症急性胰腺炎(SAP)非手术治疗方法的探索。跨入新世纪,吕农华教授传承与创新,率领消化团队致力于提高SAP治愈率、降低病死率的基础与临床研究。成立消化科胰腺亚专业和全院MDT团队,建立了AP的独立病区和胰腺重症监护室(PICU),创建了AP的数据库,开展了基于临床问题的系列临床研究。
经过近30年的努力,目前南昌大学第一附属医院消化科已成为以“SAP早期内科综合治疗、后期并发症的内镜微创与介入治疗”为特色的急性胰腺炎诊疗中心,年收治急性胰腺炎的患者近千例,重症急性胰腺炎病死率从19.3%降至6.2%。
及时去除SAP病因 阻断病情发展
及时去除SAP病因有助于阻断SAP病情进发展。消化科开通了急诊绿色通道,对重症急性胆源性胰腺炎合并化脓性胆管炎患者,24 h内随时可行ERCP,解除胆道梗阻。对于高甘油三脂血症性胰腺炎,基于团队研究,轻中度患者采用肝素、胰岛素紧急降脂,重症患者进行高容量血滤治疗。妊娠合并SAP患者,与妇产科协作及时终止妊娠,控制病情发展。
早期阻断SRIS 维护器官功能稳定
持续性SRIS与器官衰竭的发生密切相关,笔者中心制定了阻断SIRS、维护器官功能的个体化措施:对于血容量不足及休克患者,在发病24 h内给予积级液体复苏,24 h后给予限制性早期液体复苏;合并肾功能不全患者给予CRRT稳定内环境并清除炎性介质;合并肺损伤和呼吸衰竭患者短期使用糖皮质激素和乌司他丁,积极去除胸腔积液等影响呼吸功能因素;对于胰源性腹水引起腹内高压者行早期腹腔引流。
尽早恢复肠道功能 进行早期肠内营养
20世纪90年代初,笔者团队开始早期应用大黄、芒硝治疗SAP引起的肠功能障碍,通过细化剂量及疗效判断标准,建立了大黄、芒硝的“立体式全方位给药方法”,促进肠功能的恢复。对于大黄、芒硝治疗无效的严重肠麻痹,加用肌注新斯的明和鼻空肠管给甘露醇促进肠动力和通便,为早期肠内营养创造了条件。先后进行的肠内营养时机、新斯的明安全性等前瞻性临床研究证实,SAP患者在发病2~4 d内如能有效通便,给予早期肠内营养安全可行。
基于大样本数据库建立感染性胰腺坏死预测评分系统
2010年,团队创建了急性胰腺炎的数据库,并获得国家软件证书。目前数据库已全面收集了我院自2005年以来7000多例AP患者的临床数据。
基于这一大样本数据库,笔者团队创建了感染性胰腺坏死(IPN)的预测评分系统——TRCNCP评分,该评分系统预测IPN的准确性高于降钙素原等现有的单一指标,可早期预测SAP患者胰腺坏死继发感染的风险,帮助临床医生对高风险患者及早进行预防,选择性使用抗菌药。
升阶梯式内镜微创 治疗SAP后期并发症
针对SAP后期感染性胰腺坏死,笔者团队同时开展了经胃十二指肠与经皮腹膜后两种升阶梯式内镜清创疗法,使绝大部分感染性胰腺坏死患者不需要开腹手术获得痊愈。前者是NOTES技术:即在超声内镜(EUS)引导下经胃/十二指肠壁对坏死组织进行穿刺,置入金属双蘑菇头覆膜支架引流,如病情需要,在内镜直视下通过网篮或圈套器等器械将坏死组织清除。后者是先经皮穿刺引流(PCD),如临床症状无明显改善,再将PCD的猪尾巴管更换为直径1~1.5cm的双套管,形成大的窦道后在胃镜视频辅助下进行坏死组织清创。
此外,还开展了肠瘘内镜下钛夹闭合术、坏死腔出血内镜下止血术、假性动脉瘤介入栓塞术等多项内镜、介入微创技术处理SAP后期并发症,使患者免于了开腹手术。
发表评论
最新评论

-
04-292025
人工智能诊疗将走向前台——医生做好准备了吗
-
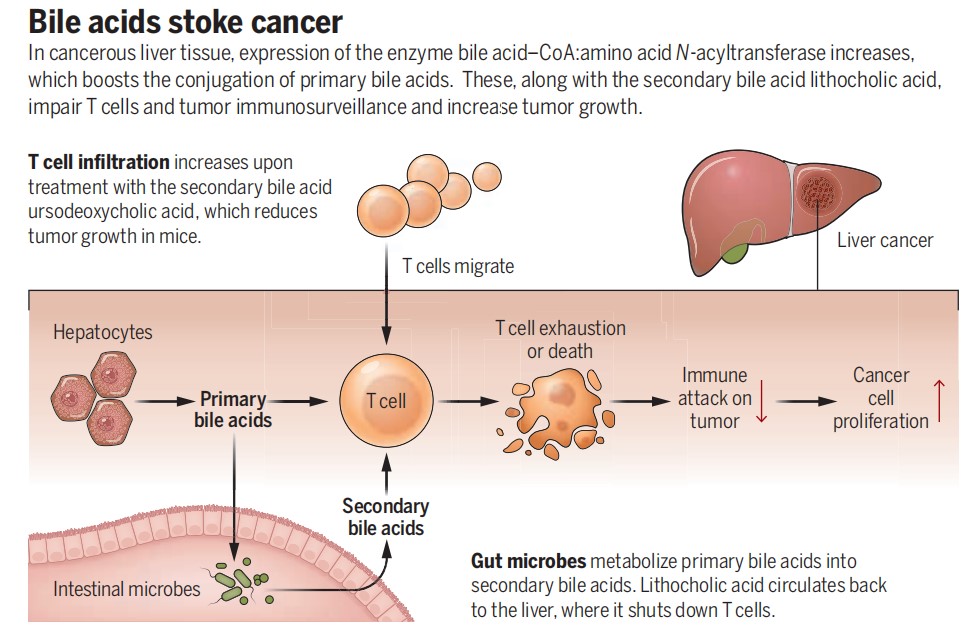
new肝癌免疫治疗的“路障”:胆汁酸 | 科普时光
2025-03-07 -
02-172025
慢病管理药先行 临床药师如何打通最后一公里
-

new双镜合壁 助力消化疾病微创精准治疗
在精准治疗、功能保护越来越多地被重视的情况下,内镜与腹腔镜“双镜联合”成为胃肠疾病诊疗的一种趋势。
2024-12-24
-

双镜合壁 助力消化疾病微创精准治疗
2024-12-24 -

朱玉龙:严重肺间质纤维化患者肺部结节经皮穿刺活检的注意事项
2024-11-21 -

IDSC感染专栏54③|重症感染患者弥散性血管内凝血早期诊断:中国诊断积分系统CDSS显优势
2022-06-28 -
IDSC感染专栏54②|夏秋季的烦恼,这种介于细菌与病毒间的病原在我国有抬头之势
2022-06-28 -
IDSC感染专栏54①|二代测序预测革兰阳性球菌耐药性有新发现
2022-06-28
-

何为巴林特小组?一文读懂
2017-02-23 -

IDSC感染专栏54③|重症感染患者弥散性血管内凝血早期诊断:中国诊断积分系统CDSS显优势
2022-06-28 -
益生菌预防艰难梭菌感染真的有效吗?
2021-09-07 -
孩子不是大人“缩微版” 小儿妇科聚焦未成年女性健康
2023-05-30 -

倪晓光:用好手中喉镜 提升鼻咽喉早癌检出率
2023-03-07 -
赵进喜教授:发挥中医药防治糖尿病肾脏病的特有优势
2023-06-09 -

心血管代谢医学|将临床研究融入社区日常临床诊疗以提高医学服务水平和质量
2021-11-05






