慢性肾脏病(CKD)是严重危害人类健康的重大疾病之一。随着 CKD 病程进展,患者可出现全身多系统并发症,同时可发展为终末期肾脏病(ESKD),严重威胁患者生命健康,给家庭和社会带来沉重负担。迄今为止,尽管人类在 CKD 诊治上已取得许多重要进展,但仍无法根治 CKD。延缓 CKD 进展,降低 ESKD 发生率和死亡率,改善患者远期预后已成为CKD 防治的核心策略。近年来相关研究取得许多重要进展,包括防治理念、新药研发、疾病管理等,对提高 CKD 防治水平产生深远影响。为此,中国研究型医院学会发起,组织国内肾脏病学及相关领域的权威专家,在系统调研分析 CKD 诊治研刘必成 教授 究最新进展的基础上,制订了《延缓慢性肾脏病进展临床管理指南(2025 年版)》。

预警“雷达” 风险评估两大重要指标:ACR 和 eGFR
CKD 患者的疾病分级依据估算的肾小球滤过率(eGFR )分期和尿白蛋白水平,分为低危、中危、高危和极高危(图 1)。研究显示,eGFR 水平在 2~3 年间下降 30%~40% 与肾衰风险增加相关。此外,尿白蛋白肌酐比(ACR)水平在 2年间成倍增加与肾衰风险增加 50%~100% 相关。通过定期检测 eGFR 和 ACR 水平的变化,可及时评估疾病进展和尽早干预,检测频率应基于 CKD 分期和危险分层(图 1)。部分患者及时肾活检明确病理类型,对制订治疗方案和预测患者预后具有重要意义。
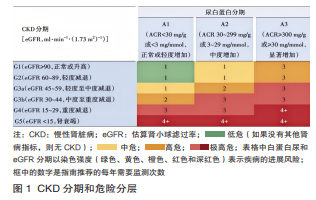
第一,推荐定期监测白蛋白尿水平和 eGFR。
第二,检测频率:建议有中、低进展风险 CKD患者每年检测 1 次;伴轻中度白蛋白尿(A1~A2)的高进展风险患者每半年评估 1次;伴重度白蛋白尿(A3)的高进展风险患者每 4 个月评估 1 次;极高进展风险患者每 3 个月评估 1 次;有极高肾功能衰竭风险(G4,A3)和肾功能衰竭患者每 1~3 个月评估 1 次。
第三,推荐及时确认有中度及以上进展风险的非透析 CKD 患者,并尽早给予合理治疗干预,最大限度地提高治疗获益。
综合“防御” 构筑延缓 CKD 进展的第一道防线
CKD 的临床管理目标是控制原发病进展,缓解或逆转影响患者肾脏健康的一系列症状和体征,降低患者进展至 ESKD 和死亡的风险,降低 CKD 合并症或并发症的疾病负担。延缓 CKD 进展的方法包括改善生活方式、纠正急性可逆性因素和药物治疗。
改善生活方式
健康的生活方式管理对 CKD 防治及其重要,包括饮食管理、合理运动、控制体重、戒烟和避免熬夜、充足睡眠等。
调整饮食 建议增加植物性蛋白摄入比例;每天 摄 入 充 足 能 量(25~35kcal/kg);限制钠摄入(低于 2 g/d);避免摄入过多超加工食物。
运动、控制体重和戒烟 通过均衡饮食和适当运动合理控制体重;可通过任何形式的运动锻炼改善心肺耐力,建议选择与自身心血管状态和运动耐力相适应的运动锻炼形式和强度;适量的中等强度或力量训练可能有助于改善微量白蛋白尿水平。
纠正急性可逆性因素包括避免或谨慎使用肾毒性药物、纠正肾脏低灌注、积极防治感染、治疗尿路梗阻等。
积极控制原发病和危险因素
推荐积极寻找原发病病因,重视原发病的治疗。全球范围内常见的 CKD 原发病因包括糖尿病、高血压、原发性肾小球肾炎、自身免疫性疾病、遗传性疾病(如多囊性肾病等)、水污染和肾毒性药物的使用等。推荐积极控制与 CKD进展相关的主要危险因素。高血压、高血糖和蛋白尿是 与 CKD 进 展 相 关 的、最常见而重要的危险因素,需要积极进行临床干预。
精准用药 靶向控制 CKD 进展
RAASi
近年来大量研究提示,肾素 - 血管紧张素 - 醛固酮 系 统 抑 制 剂(RAASi)在伴或不伴2型糖尿病(T2DM)的 CKD 患者中均能延缓 CKD 进展和降低心血管事件风险,这类药物也已成为 CKD 临床管理的基础用药。
指南推荐合并蛋白尿且eGFR ≥ 15 ml·min-1·1.73m-2 的CKD 患者,无论是否合并糖尿病或高血压,推荐启用血管紧张素转换酶抑制剂(ACEI)/ 血管紧张素Ⅱ受体拮抗剂(ARB),但不推荐 ACEI 和 ARB 联合治疗 CKD。
对于合并 T2DM、eGFR>25 ml·min-1·1.73m-2、 血 清钾浓度正常,有白蛋白尿(ACR>30 mg/g) 的 CKD患者,建议在最大耐受剂量ACEI/ARB 治疗基础上使用非甾体盐皮质激素受体拮抗剂(nsMRA),如疾病进展至CKD 5期则应停止使用。开始 RAASi 治疗或改变药物剂量后的 2~4 周内需监测患者血钾水平。目前 ACEI/ARB 治疗相关的高钾血症通常经降钾治疗可控制,不需减少 ACEI/ARB 剂量或停药,以发挥其心肾保护作用。如出现血钾升高(>5.0mmol/L),首先要避免高钾饮食,给予口服钾结合剂,或酌情暂时停药。
nsMRA
对 于 合 并 T2DM、eGFR > 25 ml·min-1·1.73m-2、血钾浓度正常、有白蛋白尿(ACR > 30 mg/g) 的CKD 患者,建议在最大耐受剂量 ACEI/ARB 治疗基础上使用 nsMRA,以最大限度保护患者的肾脏和心血管;如疾病进展至 CKD 5期则应停止使用。
SGLT2i
钠 - 葡萄糖共转运蛋白 2 抑 制 剂(SGLT2i) 对CKD 的肾脏保护机制主要包括:通过抑制 SGLT2 来恢复远端输送,以修复管球反馈和恢复正常传入张力,降低肾小球内压;降低血压和改善血管功能;减轻肾小管工作负荷和改善缺氧;增加代谢效应和激活转录因子以增加自噬作用等。一项 Meta 分析(纳入13项试验,超9万例患者)数据显示,与安慰剂组相比,SGLT2i 组患者的肾脏病进展风险降低了37%(RR0.63,95%CI 0.58~0.69),且无论患者是否合并糖尿病,以及无论 CKD 病因,SGLT2i 治疗后的肾病进展风险降低程度类似。除肾脏获益外,SGLT2i 也能降低心血管风险和全因死亡风险。
基于大量循证证据,在 本 指 南 中, 推 荐 CKD患者(伴或不伴糖尿病)eGFR ≥ 20 ml·min-1·1.73m-2使用 SGLT2i 治疗。同时,推荐部分 CKD 患者优先启用 SGLT2i,包括:有中度及以上CKD进展风险的患者、有发生心血管事件的高危因素、伴心力衰竭(无论射血分数水平)、合并 T2DM。
此 外, 指 南 提 出SGLT2i 治疗后患者 eGFR下降≤30%无需中止治疗;如 eGFR 下 降 >30% 则 需注意检查患者有无容量不足或同时使用其他肾毒性药物,优先评估肾损伤的病因,并进行相应处理,如缓解无效,则建议减量或停药。
GLP-1RA
多项研究显示,胰高血糖素样肽 -1 受体激动剂(GLP-1RA)治疗伴心血管疾病或心血管高风险T2DM 患者,在改善或不影响患者心血管结局的同时,还能显著改善患者的肾脏结局。合并 T2DM 的CKD 患者接受 SGLT2i 和二甲双胍治疗后血糖控制仍未达标,或者无法使用这两种药物,推荐使用长效 GLP-1RA。










