哮喘-慢阻肺重叠综合征
诊治尚缺乏统一标准
▲ 北京大学第三医院 姚婉贞

2014年GOLD及GINA指南的科学委员会联合提出“哮喘-慢阻肺重叠综合征(ACOS)”的名称,GOLD 2014做了简要的背景摘要,继而全文发表于GINA 2014和GOLD 2015,备受广泛关注。
目前,对于哮喘和慢阻肺典型病例的患者,区分鉴别并不困难。然而,对于部分患者,要明确区分哮喘和慢阻肺并非易事,该类患者会出现哮喘和慢阻肺并存的问题。
研究表明,ACOS患病率约为15%~55%,2007年我国慢阻肺指南已明确提出,在部分患者中哮喘和慢阻肺可重叠存在。
ACOS影像学 表现为呼气相气体陷闭更明显,但也有研究显示,肺气肿较轻,而气道壁明显增厚。
ACOS患者既具有类似慢阻肺的炎症特征,即痰液中性粒细胞增加,同时痰液中嗜酸粒细胞较慢阻肺患者增多,但又不及单纯哮喘患者。
ACOS诊断 目前,关于ACOS患者的诊断尚缺乏统一标准。迄今关于哮喘或慢阻肺的大型药物临床试验均不包括“不能明确是哮喘还是慢阻肺的病例”,因此有关ACOS的治疗,更加缺乏针对性的循证医学证据。
因此,应参考指南加以综合分析应用,并建议尽早联合使用吸入糖皮质激素和长效支气管扩张剂,以减轻症状,改善肺功能和减少急性加重。病情严重者,建议使用3种药物联合治疗(即吸入糖皮质激素、长效β受体激动剂及长效抗胆碱能药物)。
总之,2014年GOLD和GINA联合提出ACOS具有临床实际意义。同时,ACOS也是慢性气流受限疾病谱中的重要疾病,该部分患者病情重,肺功能下降快,预后差,消耗更多医疗资源,临床应引起高度重视。
目前关于ACOS发病机制及其病理生理等研究都还很不充分,未来需更多的流行病学研究、基础科学研究和多中心临床试验,为ACOS的发生机制、定义和规范化诊治进一步提供证据。
临床常见ACOS诊断
☆ 在儿童时期有哮喘病史,吸烟,40岁后逐渐出现固定性气流阻塞且伴有可逆性气流受限,该类患者同时具备幼年起病的哮喘和长期吸烟导致的中老年后起病的慢肺阻,因此可认为是哮喘和慢肺阻的重叠。
☆ 具有吸烟及有害物质接触史,40岁后出现活动后气短,进行性加重,同时出现接触过敏因素后反复发作性喘息,而这一伴随情况对糖皮质激素反应良好。肺功能显示固定性气流阻塞伴有可逆性气流受限。因此此类患者也可认为是慢肺阻和老年晚发型哮喘的并存。
☆ 儿童时期有哮喘病史,无吸烟及有害物质接触史,40岁后肺功能逐渐出现持续固定性气流阻塞。此类患者缺乏吸烟等导致慢肺阻的特征,尽管最终出现持续性气流受限,但临床上更认为是慢性哮喘发生了气道重塑,诊断为哮喘。除非其合并有肺气肿、肺大泡,肺功能显示一氧化碳弥散量明显降低,否则并不能认为是哮喘和慢肺阻的重叠并存。
肺康复助力降低慢肺阻急性加重的再入院风险
▲ 天津医科大学总医院 曹洁

肺康复(PR)是基于对患者全面评估并为患者量身定做的一个综合干预治疗方案,旨在改善慢性呼吸病患者的身体和心理状况,促进其对增强健康行为的依从性。
慢肺阻急性加重影响患者整体疾病的严重程度,是患者再入院治疗最主要的原因。因此,降低慢肺阻急性加重再入院风险是控制慢肺阻患者病情发展,减轻家庭及社会经济负担的核心环节。
PR主要包括患者教育、康复训练、营养指导、心理干预等,其中患者教育是PR科学实现的前提,康复训练是PR的基石。
研究显示,PR作为慢肺阻标准治疗方案的内容之一, 所有慢肺阻患者均可因此获益,通过对慢肺阻急性加重患者进行PR综合干预,可大大降低慢肺阻急性加重患者的再入院风险。
研究表明,患者教育作为PR的前提,其降低慢肺阻急性加重再入院风险中的作用显而易见,不容忽视;而康复训练在PR降低慢肺阻急性加重再入院风险中起核心作用,无论从近期效益还是远期效益都可改善患者病情,均可明显降低慢肺阻急性加重的发生率。
基于之前大量的研究,2013年新版PR指南基于循证医学将证据强度分为A、B 和C三级,明确将康复训练定为A级;健康教育定为B级,可见患者教育与康复训练在综合PR过程中不可动摇的地位。同时,该指南阐述了以循证医学为基础的科学的患者教育及运动处方。
虽然患者教育及康复训练作为PR的主要内容,降低慢肺阻急性加重再入院风险已得到普遍认可,但具体的制定实施过程仍存在大量争议,仍需进一步研究规范。
支气管内活瓣植入肺减容术并发症不容忽视
▲ 中国医科大学附属第一医院 侯刚

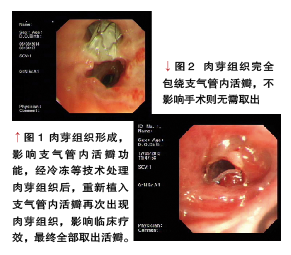
研究表明,在严格掌握适应证的前提下,该技术可改善患者肺功能、提高患者的运动耐力及生活质量等益处,但研究也发现,患者需付出承担其可能带来的并发症的风险。
目前,支气管内活瓣植入肺减容术常见并发症包括慢阻肺急性加重、气胸、瓣膜移位、肉芽肿、咯血、阻塞性肺炎等。
可能原因
主要包括:活瓣作为外来物会引起肉芽组织形成;靶肺叶萎陷或相邻肺叶受牵拉,以及对侧肺叶的膨胀,均可能引起胸膜粘连带的撕裂、间隔旁气肿破裂而引发气胸;封堵性技术本身可引起阻塞性肺炎等。
不良影响
慢阻肺急性加重、气胸的发生会增加患者的住院时间和医疗支出。另外,肉芽肿的形成可能会影响支气管内活瓣功能,也会影响手术的效果(图1、2)。
处理原则
目前最为关注的并发症就是气胸,新近提出改良护理策略能够减少气胸的发生,包括:术后卧床48 h,限制运动,根据病情给予可待因16 mg,tid,口服镇咳。但研究显示这一方案只能减少上叶为靶肺叶的支气管内活瓣植入肺减容术患者的气胸发生,对下叶为靶肺叶者无影响。一旦发生气胸可依照欧洲专家共识按流程处理。
需要强调,植入前准确测量靶支气管的直径和深度至关重要,选择合适活瓣,操作过程中保证活瓣与靶支气管轴心的同轴性,可能减少活瓣的移位。目前国内只有EBV4.0/5.5可供选择,期待更短的EBV,或IBV的上市,这将有助于解决活瓣移位的问题。
活瓣植入肺减容术的并发症客观存在,短期并发症以气胸和移位常见(术后3个月),长期并发症以肉芽肿形成多见(术后12个月),术后应密切随访并发症的情况,一旦发生并发症,临床医生应规范、积极处理。








