《中华结核和呼吸杂志》在2016年第3期发表了以刘又宁和谢灿茂为通信作者的“发热伴肺部阴影鉴别诊断专家共识”,引起广大读者关注并受到好评。该共识要求,凡遇到发热伴肺部阴影的病例,首先要区分是感染还是非感染。其实非感染性肺部阴影多数并不伴有发热,但无论从临床表现,还是影像学改变都酷似肺炎的非感染肺部阴影伴发热,临床上也并不很少见。据笔者经验,这样的病例在起初多误诊为肺炎,经较长时间治疗无效后,才考虑到非感染疾病可能。
本期IDSC感染专栏为读者提供一病例供参考,希望能引起借鉴,在临床鉴别诊断时少走弯路。
病例摘要
患者男性,58岁。主因“反复胸闷、喘憋8月余,加重3周”于2016年3月16日入解放军总医院。
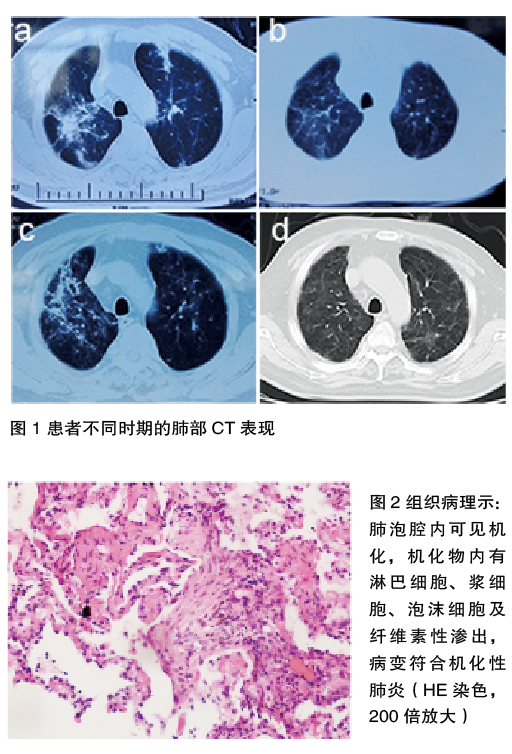
自2015年6月起无明显诱因出现发热,体温最高达39.2℃,伴胸闷、喘憋、咳嗽、咳痰,入某县医院治疗。抗感染治疗后体温恢复正常,但仍咳嗽、胸闷、喘憋。就诊于山东省立医院,查胸部CT,提示右上肺为主斑片状高密度阴影(图1a),血沉69 mm/h↑,白细胞2.38×109/L↓。给予莫西沙星等抗感染治疗,无缓解。于2015年8月10日起,口服甲泼尼龙 40 mg,qd。2015年9月11日,复查胸部CT较前好转(图1b),调整为口服泼尼松30 mg,qd。患者2016年2月又出现喘憋加重,复查胸部CT示双肺阴影较前增多(图1c)。给予口服泼尼松40 mg,bid。
患者有高血压、糖尿病病史,应用胰岛素治疗,血糖控制不佳。吸烟史30年,约10支/d,4年前戒烟。
体温:36.6℃,脉搏:79次/min,呼吸:18次/min,血压:128/76 mmHg。发育正常,营养良好。左肺可闻及细湿啰音,以下肺为著,右肺呼吸音清,其他查体无异常。
入院初步诊断:肺部阴影待查隐源性机化性肺炎(COP)?肺部感染?2型糖尿病,高血压病。
辅助检查:血常规WBC 2.57×109/L↓,N 0.934↑,CRP 2.42 mg/dl↑,PCT 0.041 ng/ml,体液免疫及细胞免疫指标正常,血糖13.01 mmol/L↑(空腹),GM试验 1.097 μg/L↑,T-spot阴性。ANA五项、ENA六项均阴性。
痰培养:草绿色链球菌,奈瑟菌属。肺功能提示:重度限制型通气障碍小气道功能下降。弥散功能中度降低。VC:1.38 L,占预计值45.9%↓;FEV1:1.10 L,占预计值46.6%↓;FEV1/FVC:83.76%;DLCO:3.43 mmol·min-1·Kpa-1,占预计值48.8%↓;血气分析(未吸氧):pH 7.403,PaO2 70.3 mmHg,PaCO2 42.9 mmHg,SaO2:91.2% 。
诊治经过:入院后给予左氧氟沙星 0.5 g静滴,qd,比阿培南 0.3 g静滴,q12h,甲泼尼龙 40 mg静滴,qd。患者3月30日行经皮肺穿刺活检,术后病理提示:(左肺经胸穿刺)少许穿刺肺组织,肺泡腔内见机化,机化物内有淋巴细胞、浆细胞、泡沫细胞及纤维素性渗出,病变符合机化性肺炎(图2)。诊断为COP。
4月12日复查肺部CT提示较前好转(图1d)。复查WBC:2.0×109/L↓,CRP 0.473 mg/dl。停用抗菌药物,并将甲泼尼龙调整为口服40 mg ,qd,克拉霉素缓释片0.5 g,qd。患者喘憋、咳嗽等症状逐渐缓解,于2016年4月20日出院。
病例分析
隐源性机化性肺炎易与感染性肺炎混淆
该病例入我院时病程已较长,且病情反复,肾上腺皮质激素有效,已不难与肺炎鉴别。但在病情初期,肺部CT表现为以右肺为主的肺部单发渗出影,特别是抗感染治疗后一度体温正常,一般认为诊断为肺炎理所当然。此后肺部阴影又复发,并表现为多个病灶且不断变化,加之白细胞总分数与血清感染生物标志物都不符合感染,被迫考虑到非感染性疾病可能。结合患者临床特征,肾上腺皮质激素治疗有效,肺活检病理符合机化性肺炎,COP才确定诊断。
在20世纪80年代,COP曾被称为“闭塞性支气管炎伴机化性肺炎”。到2002年,由欧美呼吸病专家发起,使用了COP这一命名。典型的COP平均发病年龄50~60岁,亚急性发病,起初类似流行性感冒;肺部可听到Velcro啰音;胸部CT常表现为多肺浸润并形态多样,多变;肾上腺皮质激素治疗有效。COP是临床易与肺炎混淆的疾病之一。
该病例诊断基本明确,但也有以下疑点:
第一,为何起病初期单用抗感染治疗体温会恢复正常?不能排除伴有细菌感染,或病程自限的病毒感染。
第二,一般COP预后较好,但本例在积极应用肾上腺皮质激素前提下,肺功能下降明显,VC仅1.38 L,DLCO仅48.8%,类似于特发性肺纤维化。
第三,病理未发现典型的肉芽肿、马松小体等,仅能符合COP的临床诊断。
临床常见肺部阴影伴发热的鉴别诊断
非感染性肺病的共同特点:咳痰少或无咳痰,充分抗感染治疗无效,感染生物标志物正常等。
除COP外,易与肺炎相混淆的、伴发热的非感染肺部阴影还有嗜酸粒细胞性肺炎、急性间质性肺炎、自身免疫性疾病肺病变、肺血管炎、放射性肺炎、药物性肺炎及个别肺癌等。上述疾病各有自身特点,但也有些区别于肺炎的共同特点,如咳痰少或无咳痰,充分抗感染治疗无效,感染相关生物标志物(如PCT)正常等。至于C反应蛋白,要注意在某些非感染疾病如自身免疫性疾病、COP等,是可能升高的。
典型的细菌性肺炎较少发生在上肺,更少发生在两肺,只有支原体、军团菌等非典型肺炎会发生在上肺和(或)两肺。除血行播散性细菌肺炎及病毒性肺炎外,普通肺炎极少出现两肺弥漫性分布。如果行肺功能检查,因细菌性肺炎只表现在局部,DLCO基本都是正常的。一旦DLCO下降,则应考虑非感染性疾病,如急性间质性肺炎、COP、放射性肺炎、自身免疫性疾病肺病变等。
明晰非感染性肺病的各自特征
除以上非感染疾病区别于肺炎的共性表现外,每种疾病都有其特点,临床应注意鉴别。如肺栓塞,病灶多在胸膜下,可伴胸痛,咯血,发热程度不高,时间也不长。肺血管炎呈结节与块状影为多,可为多发,ANCA等检查对诊断有帮助。有些自身免疫性疾病如红斑狼疮、皮肌炎等,早期可仅表现为肺浸润,低热等症状,但若行肺功能检查,多数DLCO已降低。
一般肺癌很少与肺炎相混淆,阻塞性肺炎是在肺癌阻塞气道基础上发生的真正肺炎,也就是既有肺癌又有肺炎。个别情况下会遇到“肺炎型肺癌”,影像学表现酷似肺炎,又伴高热,一般以肺腺癌多见。此时肿瘤标志物会有较大帮助。
排除感染性肺炎后需明确病因 合理用药
临床高度怀疑肺炎时,抗感染药物试验治疗是通用做法,如果选择药物恰当,最长72 h内就应有所缓解。若是社区获得性肺炎常规治疗不缓解,也要注意军团菌、耐药支原体、产超广谱酶又耐喹诺酮的肠杆菌及少数耐甲氧西林金黄色葡萄球菌所致肺炎。
结合临床表现、实验室检查等能排除感染后,要进一步明确病因,确定非感染疾病的具体诊断,在此基础上再决定是否适合用肾上腺皮质激素治疗。激素的应用要严格掌握适应证,无特殊需要,应避免抗感染药物与激素联用。







