

目前抗血小板药物广泛用于冠心病、脑血管疾病和外周动脉疾病的治疗,尤其对急性冠脉综合征(ACS)和置入药物洗脱支架的患者,更强调双重抗血小板治疗的重要性。但抗血小板药物是一柄“双刃剑”,阿司匹林一方面能抑制血小板活化和血栓形成,另一方面可损伤消化道黏膜,导致溃疡形成和出血,严重时可致患者死亡。其他抗血小板药物如氯吡格雷也能加重消化道损伤,联合用药时损伤更严重。
为此,4月22日,在“全国介入心脏病学论坛”上,武田公司特举办“学术专题卫星会”,来自心内科和消化科的专家跨学科交流,共同聚焦抗血小板药物消化道损伤诊治新进展,制定更好的诊疗方案。
主席致辞
关注抗血小板药物消化道出血
科学选择PPI
首都医科大学附属北京安贞医院副院长周玉杰教授、中山大学附属第一医院心内科杜志民教授担任了本次学术专题讨论的主席。
周教授表示,对于经皮冠脉介入治疗(PCI)的患者,为预防缺血和血栓风险,常常需要强化抗血小板药物治疗、抗血小板药物与抗凝药物联用等。但抗血小板药物的使用可导致消化道损伤风险。防治抗血小板药物消化道出血是心血管领域非常关注的问题。
“过去心血管病治疗相关消化道出血非常多,而消化系统用药为PCI围术期创造了很好的条件。因此,一个好的PCI医生,一定要学会合理的消化系统用药,尤其是质子泵抑制剂(PPI)。”周教授说,“《新英格兰医学杂志》发表的一项研究显示,使用心血管药物的患者都有一定的出血,联合PPI防治出血效果肯定。而如何科学用药是需要讨论的问题。”
杜教授表示,2012年,来自心血管、消化、血液、药学的专家制定了《抗血小板药物消化道损伤的预防和治疗中国专家共识》,以应对抗血小板药物带来的消化道出血问题,指导临床合理选择PPI,联合抗血小板药物治疗。

心血管专家视角
抗栓治疗进展与消化道损伤
心血管病抗栓治疗患者消化道出血常见
中日友好医院孙艺红教授介绍了心血管领域抗栓治疗与消化道损伤的防治进展。出血是血栓栓塞性疾病患者抗栓治疗中最重要的并发症及独立的死亡危险因素,以消化道出血最常见。
PCI患者双联抗血小板治疗1年后,消化道出血为最常见出血并发症(图1)。稳定性冠心病患者的研究也发现,中度以上出血事件中,仍以消化道出血为主(54.9%)。
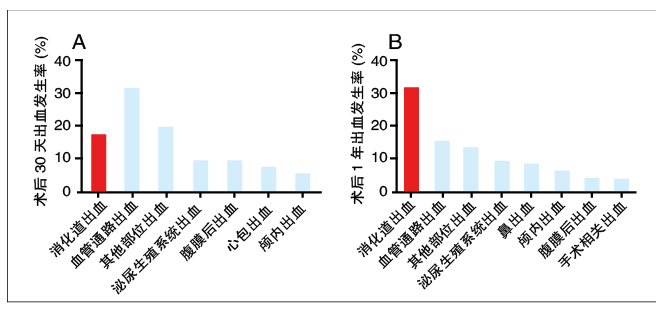
图1 消化道出血是PCI患者最常见出血并发症
(Circ Cardiovasc Interv.2015,8:e002053)
与氯比格雷比较,新型P2Y12受体拮抗剂推荐级别高,但其出血风险也较高,增加32%,消化道出血增加46%。此外,指南对双联抗血小板药物疗程推荐突破了1年的限制,高危患者可基于个体缺血和出血风险,延长双联抗血小板疗程。其必然伴随着出血风险的增加。
与华法林比较,新型口服抗凝药(NOAC)疗效相当或更优,且出血风险更低,尤其是出血性卒中风险明显下降。但消化道出血风险并不比华法林低。在长期治疗的患者中,需要重点关注消化道出血。
抗栓治疗相关出血
增加死亡风险
抗栓治疗相关出血预后差的原因包括抗栓治疗中断、输血的不利影响、血流动力学异常等。2015年,ADAPT-DES研究比较了出血及心梗带来的死亡风险。结果显示,出血相关死亡风险(HR=5.1)远高于心肌梗死的死亡风险(HR=1.9)。因此,出血应该重在防范。例如对于双联抗血小板治疗的疗程可根据 DAPT评分,如≥2分(即血栓风险高、出血风险低)有助于筛选延长双联抗血小板治疗获益的患者。此外,注重消化道出血高危人群的筛查,合理预防性使用PPI,可有效预防抗栓治疗相关消化道出血的发生。
消化科专家视角
有效预防 规范治疗 最大获益
氯吡格雷和阿司匹林致消化道出血风险相似
广东省人民医院消化内科沙卫红教授从消化内科医生的角度介绍了抗血小板治疗相关消化道损伤的防治进展。她表示,抗血小板药氯吡格雷和阿司匹林可导致消化道出血风险,且相对危险度相似,两药联用加重消化道出血风险。此外,阿司匹林剂量增加,消化道出血比例也增加。
阿司匹林致消化道损伤机制包括:(1)局部作用。刺激胃黏膜磷脂层,使白三烯细胞毒性物质释放增加,导致胃黏膜损伤。(2)全身作用。阿司匹林抑制PFE2合成,使黏膜供血、黏液合成、HCO3-合成减少,降低胃黏膜保护作用,导致胃黏膜损伤。
关注消化道出血
高危人群
《抗血小板药物消化道损伤的预防和治疗中国专家共识(2012年版)》建议对抗血小板药物致消化道损伤的高危人群进行筛查和预防。高危人群包括:消化道溃疡或出血史、年龄≥65岁、联合抗血小板或抗凝治疗、联用非甾体抗炎药或糖皮质激素、有消化不良或胃食管返流症状、合并幽门螺杆菌感染/吸烟/饮酒。
联合PPI预防出血
推荐泮托拉唑
沙教授介绍,发生消化道损伤后是否停用抗血小板药物需平衡患者的血栓和出血风险。出血稳定后尽早恢复抗血小板治疗。对于阿司匹林所致的溃疡、出血患者,不建议氯吡格雷替代阿司匹林治疗,推荐阿司匹林联合PPI治疗。
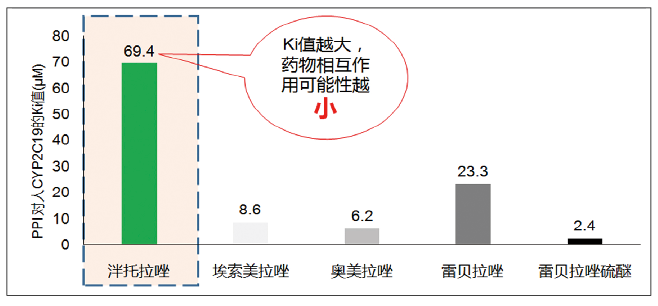
图2 各类质子泵抑制剂对CYP2C19酶抑制作用比较
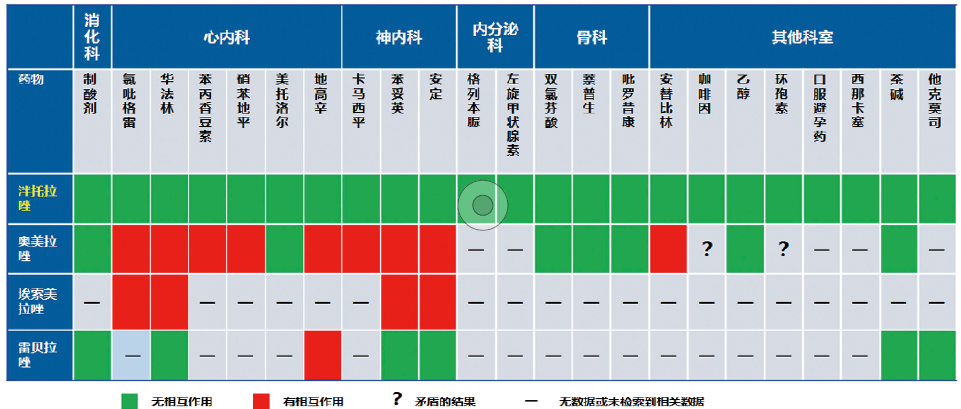
图3 泮托拉唑与临床多种药物无明显药物相互作用
研究显示,PPI联合氯吡格雷可降低66%的消化道事件风险。而由于对CYP2C19酶竞争性抑制作用问题,FDA曾发布4次警告,避免奥美拉唑和氯吡格雷联用。而泮托拉唑对CYP2C19酶的抑制作用小、药物相互作用风险更小,被FDA推荐为氯吡格雷的合用PPI(图2~3)。2011年一项研究显示,泮托拉唑与双联抗血小板药联用不影响抗血小板疗效。








