
随着二孩政策的开放,有生育需求的高龄女性不断增多,据统计,60%符合二孩生育政策的女性在35岁以上。美国 CDC 2009-2013年辅助生殖技术数据也显示,在各年统计中,>35岁患者所占比例均多于<35岁的患者,且近年来>35岁患者所占比例呈上升趋势。
高龄患者的卵巢储备评估
高龄患者进行生育力评估最重要的内容,是进行卵巢储备评估。常用卵巢储备功能评估指标包括:(1)年龄;(2)生化指标:卵泡刺激素(FSH)/促黄体激素(LH)、基础FSH水平、E2水平、抑制素B、抗苗勒管激素;(3)影像学指标:窦卵泡数目(AFC)、卵巢体积。
卵泡输出率的临床价值
第27届欧洲生殖与胚胎学年会中提出,卵泡输出率即人绒毛膜促性腺激素(hCG)注射日成熟卵泡(直径16~22 mm)计数与基础窦卵泡(直径3~8 mm)计数的比值。
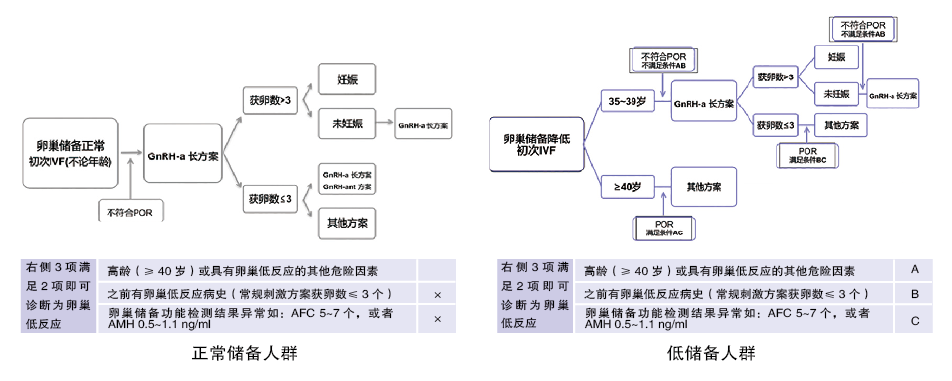
对高龄不孕人群进行卵巢储备和反应评估后,如何根据年龄、卵巢储备和前次控制性促排卵(COS)治疗结果制定治疗方案,缩短到“达到妊娠时限”值得探讨。
选择助孕方式
研究表明,对于高龄不明原因不育女性,相比于促排卵(OI)+宫腔内人工授精(IUI),立即开始体外受精(IVF)治疗是更好的获得妊娠和分娩的治疗方式,且能缩短“达到妊娠时限”。对来自990例患者的7753个胚胎(D3和D5胚胎),进行Array CGH分析证实,根据产妇年龄校正后的线性回归分析,不考虑胚胎数,女性年龄越大,非整倍体率较高,可用胚胎数越多,整倍体数越多;获卵数越多,就有越多的冷冻胚胎供后续移植时使用,提高了累积妊娠的机会,使活产率得到提高。
特别值得关注的是卵母细胞中非整倍体比例随着母亲年龄而增加,但并不受35岁或以上女性可用胚胎数的影响。可用胚胎数越多,整倍体卵母细胞和胚胎越多,高龄女性亦然。提高卵母细胞数量能有机会获得更多整倍体胚胎。
在IVF过程中,获卵数与活产率之间存在强关联,最优化IVF结局所需获卵数为9~15个卵母细胞。促排卵方案应根据个体表型,将正常反应患者、低反应患者、高反应患者区别对待。
选择促排卵方案
高龄不育人群的IVF助孕策略:对于高龄不明原因不育患者,缩短OI时间,尽快IVF治疗;高龄患者添加LH,提高临床妊娠率、种植率和活产率,COS和Gn的选择以提高累积妊娠率为目标。








