心血管病和糖尿病已成为威胁我国居民健康的严重公共卫生问题。为了进一步提高我国心血管和内分泌医生的防治水平,帮助患有糖尿病和(或)心血管风险升高的患者达到治疗目标,5 月 6 日,由心血管教育医师学院(PACE)与武田中国共同举办的CVM 高峰论坛暨第十七届心血管糖尿病大师班在京召开。近400名心血管和内分泌医生参会与多名国内外大咖共聚一堂,分享心血管病和糖尿病有效治疗策略的新信息和新观点。本报已在503期报道了会议的前两部分,本期将对其他精彩内容进行梳理,以飨读者。
第三部分:心血管风险,高血压&RAS 系统相关进展
英国牛津大学 Richard Hobbs 教授
2017年高血压领域热点及启示
Richard Hobbs 教授介绍了2017年高血压领域的热点,尤其是SPRINT与HOPE-3研究的解读及对临床实践的启示。
SPRINT研究:强化降压可带来显著获益
SPRINT研究共纳入9361例年龄≥50岁,收缩压 130~180 mmHg 的心血管高危的高血压患者,并排除合并糖尿病或既往卒中史的患者。患者随机分至强化降压组(收缩压目标值<120 mmHg)和标准降压组(收缩压目标值<140 mmHg)。
该研究的血压测量方法非常特殊:测量前患者被独自安排在安静的房间内,休息5 min后由自动血压计测量血压,取3次读数平均值。这种方法测量出的血压可能会低于其他研究的血压值。
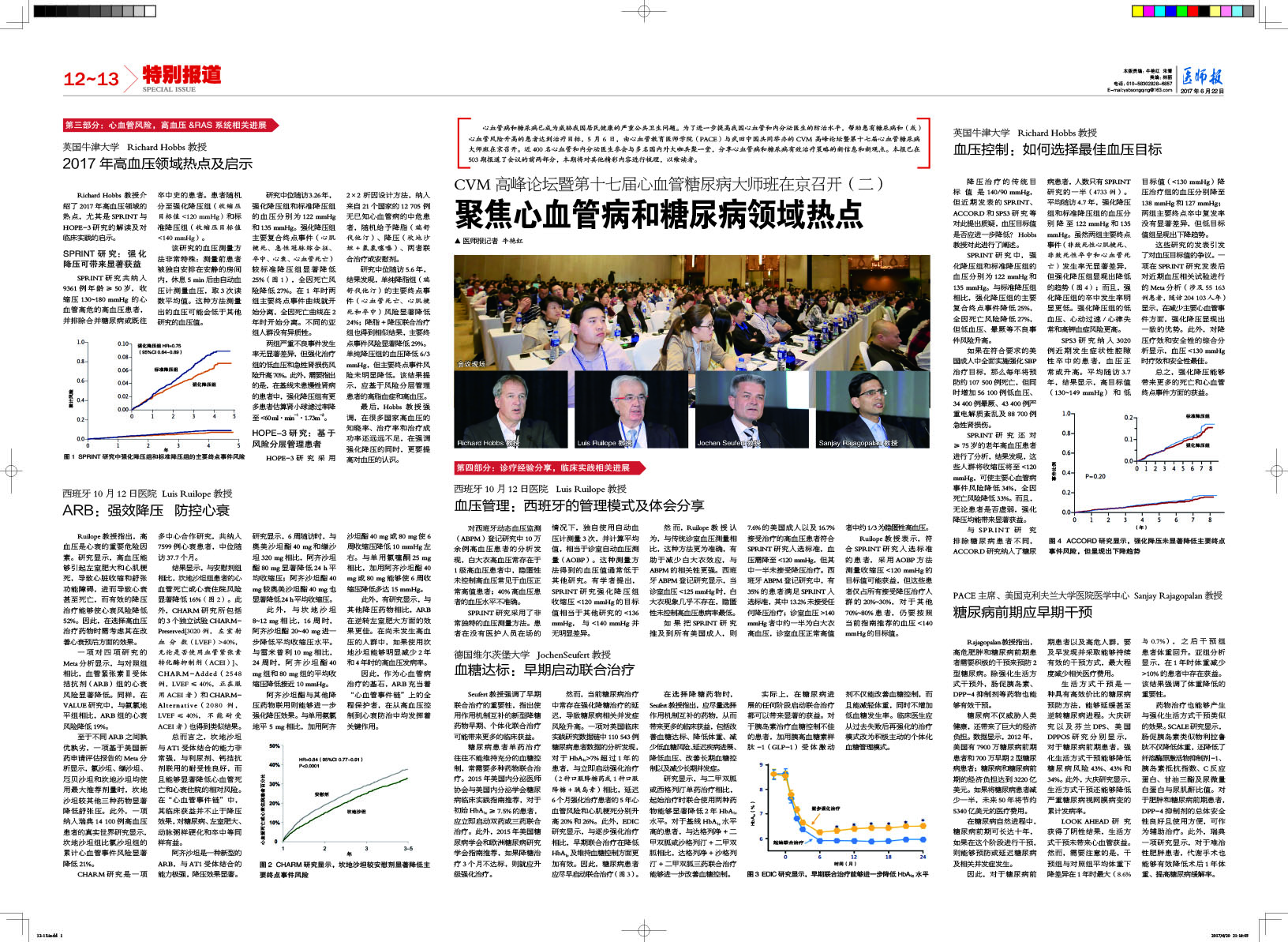
研究中位随访3.26年,强化降压组和标准降压组的血压分别为122 mmHg和135 mmHg。强化降压组主要复合终点事件(心肌梗死、急性冠脉综合征、卒中、心衰、心血管死亡)较标准降压组显著降低25%(图1),全因死亡风险降低27%。在 1 年时两组主要终点事件曲线就开始分离,全因死亡曲线在2年时开始分离。不同的亚组人群没有异质性。
两组严重不良事件发生率无显著差异,但强化治疗组的低血压和急性肾损伤风险升高70%。此外,需要指出的是,在基线未患慢性肾病的患者中,强化降压组有更多患者估算肾小球滤过率降至<60 ml·min-1·1.73m-2。
HOPE-3研究:基于风险分层管理患者
HOPE-3研究采用 2×2 析因设计方法,纳入来自21个国家的12 705 例无已知心血管病的中危患者,随机给予降脂(瑞舒伐他汀)、降压(坎地沙坦+氢氯噻嗪)、两者联合治疗或安慰剂。
研究中位随访5.6年,结果发现,单纯降脂组(瑞舒伐他汀)的主要终点事件(心血管死亡、心肌梗死和卒中)风险显著降低24%;降脂+降压联合治疗组也得到相似结果,主要终点事件风险显著降低29%。单纯降压组的血压降低6/3 mmHg,但主要终点事件风险未明显降低。该结果提示,应基于风险分层管理患者的高脂血症和高血压。
最后,Hobbs 教授强调,在很多国家高血压的知晓率、治疗率和治疗成功率还远远不足,在强调强化降压的同时,更要提高对血压的认识。
西班牙10月12日医院 Luis Ruilope教授
ARB:强效降压 防控心衰
Ruilope教授指出,高血压是心衰的重要危险因素。研究显示,高血压能够引起左室肥大和心肌梗死,导致心脏收缩和舒张功能障碍,进而导致心衰甚至死亡,而有效的降压治疗能够使心衰风险降低52%。因此,在选择高血压治疗药物时需考虑其在改善心衰预后方面的效果。
一项对四项研究的Meta分析显示,与对照组相比,血管紧张素Ⅱ受体拮抗剂(ARB)组的心衰风险显著降低。同样,在VALUE研究中,与氨氯地平组相比,ARB组的心衰风险降低19%。
至于不同ARB之间孰优孰劣,一项基于美国新药申请评估报告的Meta分析显示,氯沙坦、缬沙坦、厄贝沙坦和坎地沙坦均使用最大推荐剂量时,坎地沙坦较其他三种药物显著降低舒张压。此外,一项纳入瑞典14 100例高血压患者的真实世界研究显示,坎地沙坦组比氯沙坦组的累计心血管事件风险显著降低21%。
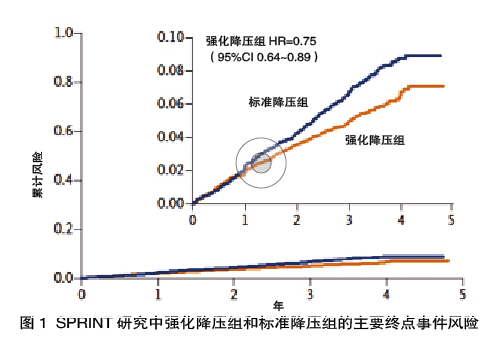
CHARM研究是一项多中心合作研究,共纳入7599例心衰患者,中位随访37.7个月。
结果显示,与安慰剂组相比,坎地沙坦组患者的心血管死亡或心衰住院风险显著降低16%(图2)。此外,CHARM研究所包括的3个独立试验CHARM-Preserved[3020例,左室射血分数(LVEF)>40%,无论是否使用血管紧张素转化酶抑制剂(ACEI)]、CHARM-Added(2548例,LVEF≤40%,正在服用ACEI者)和CHARM-Alternative(2080例,LVEF≤40%,不能耐受ACEI者)也得到类似结果。
总而言之,坎地沙坦与AT1受体结合的能力非常强,与利尿剂、钙拮抗剂联用的耐受性良好,而且能够显著降低心血管死亡和心衰住院的相对风险。在“心血管事件链”中,其临床获益并不止于降压效果,对糖尿病、左室肥大、动脉粥样硬化和卒中等同样有益。
阿齐沙坦是一种新型的ARB,与AT1受体结合的能力极强,降压效果显著。研究显示,6周随访时,与奥美沙坦酯40 mg和缬沙坦320 mg相比,阿齐沙坦酯80 mg显著降低24 h平均收缩压;阿齐沙坦酯40 mg较奥美沙坦酯40 mg也显著降低24 h平均收缩压。
此外,与坎地沙坦8~12 mg相比,16周时,阿齐沙坦酯 20~40 mg进一步降低平均收缩压水平。与雷米普利10 mg相比,24周时,阿齐沙坦酯40 mg组和80 mg组的平均收缩压降低接近10 mmHg。
阿齐沙坦酯与其他降压药物联用则能够进一步强化降压效果。与单用氨氯地平 5 mg相比,加用阿齐沙坦酯40 mg或80 mg使6周收缩压降低10 mmHg左右。与单用氯噻酮25 mg相比,加用阿齐沙坦酯40 mg或80 mg能够使6周收缩压降低多达15 mmHg。
此外,有研究显示,与其他降压药物相比,ARB在逆转左室肥大方面的效果更佳。在尚未发生高血压的人群中,如果使用坎地沙坦能够明显减少2年和4年时的高血压发病率。
因此,作为心血管病治疗的基石,ARB充当着“心血管事件链”上的全程保护者,在从高血压控制到心衰防治中均发挥着关键作用。
第四部分:诊疗经验分享,临床实践相关进展
西班牙10月12日医院 Luis Ruilope教授
血压管理:西班牙的管理模式及体会分享
对西班牙动态血压监测(ABPM)登记研究中10万余例高血压患者的分析发现,白大衣高血压常存在于1级高血压患者中,隐匿性未控制高血压常见于血压正常高值患者;40%高血压患者的血压水平不准确。
SPRINT研究采用了非常独特的血压测量方法。患者在没有医护人员在场的情况下,独自使用自动血压计测量3次,并计算平均值,相当于诊室自动血压测量(AOBP)。这种测量方法得到的血压值通常低于其他研究。有学者提出,SPRINT研究强化降压组收缩压<120 mmHg的目标值相当于其他研究的<136 mmHg,与<140 mmHg并无明显差异。
然而,Ruilope教授认为,与传统诊室血压测量相比,这种方法更为准确,有助于减少白大衣效应,与ABPM的相关性更强。西班牙ABPM登记研究显示,当诊室血压<125 mmHg时,白大衣现象几乎不存在,隐匿性未控制高血压患病率最低。
如果把SPRINT研究推及到所有美国成人,则7.6%的美国成人以及16.7%接受治疗的高血压患者符合SPRINT研究入选标准,血压需降至<120 mmHg,但其中一半未接受降压治疗。西班牙ABPM登记研究中,有35%的患者满足SPRINT入选标准,其中13.2%未接受任何降压治疗;诊室血压>140 mmHg者中约一半为白大衣高血压,诊室血压正常高值者中约1/3为隐匿性高血压。
Ruilope教授表示,符合SPRINT研究入选标准的患者,采用AOBP方法测量收缩压<120 mmHg的目标值可能获益,但这些患者仅占所有接受降压治疗人群的20%~30%,对于其他70%~80%患者,仍要按照当前指南推荐的血压<140 mmHg的目标值。
德国维尔茨堡大学 JochenSeufert教授
血糖达标:早期启动联合治疗
Seufert教授强调了早期联合治疗的重要性,指出使用作用机制互补的新型降糖药物早期、个体化联合治疗可能带来更多的临床获益。
糖尿病患者单药治疗往往不能维持充分的血糖控制,常需要多种药物联合治疗。2015年美国内分泌医师协会与美国内分泌学会糖尿病临床实践指南推荐,对于初始HbA1c≥7.5%的患者,应立即启动双药或三药联合治疗。此外,2015年美国糖尿病学会和欧洲糖尿病研究学会指南推荐,如果降糖治疗3个月不达标,则就应升级强化治疗。
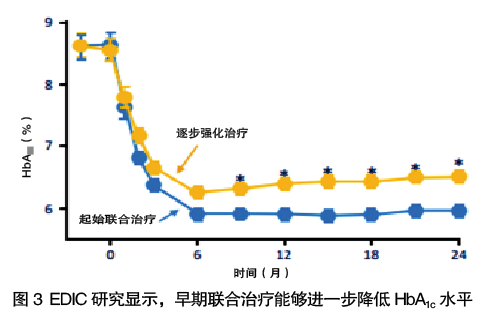
然而,当前糖尿病治疗中常存在强化降糖治疗的延迟,导致糖尿病相关并发症风险升高。一项对英国临床实践研究数据链中110 543例糖尿病患者数据的分析发现,对于HbA1c>7%超过1年的患者,与立即启动强化治疗(2种口服降糖药或1种口服降糖+胰岛素)相比,延迟6个月强化治疗患者的5年心血管风险和心肌梗死分别升高20%和26%。此外,EDIC研究显示,与逐步强化治疗相比,早期联合治疗在降低HbA1c及维持血糖控制方面更加有效。因此,糖尿病患者应尽早启动联合治疗(图3)。
在选择降糖药物时,Seufert教授指出,应尽量选择作用机制互补的药物,从而带来更多的临床获益,包括改善血糖达标、降低体重、减少低血糖风险、延迟疾病进展、降低血压、改善长期血糖控制以及减少长期并发症。
研究显示,与二甲双胍或西格列汀单药治疗相比,起始治疗时联合使用两种药物能够显著降低2年HbA1c水平。对于基线HbA1c水平高的患者,与达格列净+二甲双胍或沙格列汀+二甲双胍相比,达格列净+沙格列汀+二甲双胍三药联合治疗能够进一步改善血糖控制。
实际上,在糖尿病进展的任何阶段启动联合治疗都可以带来显著的获益。对于胰岛素治疗血糖控制不佳的患者,加用胰高血糖素样肽-1(GLP-1)受体激动剂不仅能改善血糖控制,而且能减轻体重,同时不增加低血糖发生率。临床医生应从过去失败后再强化的治疗模式改为积极主动的个体化血糖管理模式。
英国牛津大学 Richard Hobbs教授
血压控制:如何选择最佳血压目标
降压治疗的传统目标值是140/90 mmHg,但近期发表的SPRINT、ACCORD和SPS3研究等对此提出质疑,血压目标值是否应进一步降低?Hobbs教授对此进行了阐述。
SPRINT研究中,强化降压组和标准降压组的血压分别为122 mmHg和135 mmHg。与标准降压组相比,强化降压组的主要复合终点事件降低25%,全因死亡风险降低27%,但低血压、晕厥等不良事件风险升高。
如果在符合要求的美国成人中全面实施强化SBP治疗目标,那么每年将预防约107 500例死亡,但同时增加56 100例低血压、34 400例晕厥、43 400例严重电解质紊乱及88 700例急性肾损伤。
SPRINT研究还对≥75岁的老年高血压患者进行了分析,结果发现,这些人群将收缩压将至<120 mmHg,可使主要心血管病事件风险降低34%,全因死亡风险降低33%。而且,无论患者是否虚弱,强化降压均能带来显著获益。
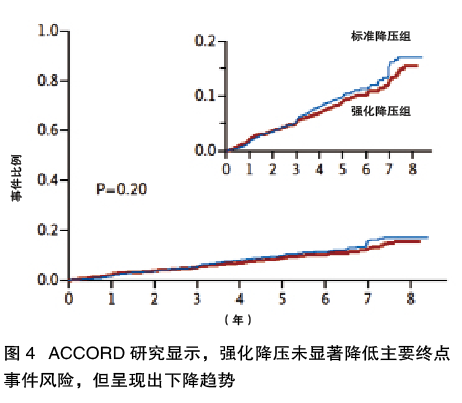
与SPRINT研究排除糖尿病患者不同,ACCORD研究纳入了糖尿病患者,人数只有SPRINT研究的一半(4733例)。平均随访4.7年,强化降压组和标准降压组的血压分别降至122 mmHg和135 mmHg。虽然两组主要终点事件(非致死性心肌梗死、非致死性卒中和心血管死亡)发生率无显著差异,但强化降压组显现出降低的趋势(图4);而且,强化降压组的卒中发生率明显更低。强化降压组的低血压、心动过速/心律失常和高钾血症风险更高。
SPS3研究纳入3020例近期发生症状性腔隙性卒中的患者,血压正常或升高。平均随访3.7年,结果显示,高目标值(130~149 mmHg)和低目标值(<130 mmHg)降压治疗组的血压分别降至138 mmHg和127 mmHg;两组主要终点卒中复发率没有显著差异,但低目标值组呈现出下降趋势。
这些研究的发表引发了对血压目标值的争议。一项在SPRINT研究发表后对近期血压相关试验进行的Meta分析(涉及55 163例患者,随访204 103人年)显示,在减少主要心血管事件方面,强化降压显现出一致的优势。此外,对降压疗效和安全性的综合分析显示,血压<130 mmHg时疗效和安全性最佳。
总之,强化降压能够带来更多的死亡和心血管终点事件方面的获益。
PACE主席、美国克利夫兰大学医院医学中心 Sanjay Rajagopalan教授
糖尿病前期应早期干预
Rajagopalan教授指出,高危肥胖和糖尿病前期患者需要积极的干预来预防2型糖尿病。除强化生活方式干预外,肠促胰岛素、DPP-4抑制剂等药物也能够有效干预。
糖尿病不仅威胁人类健康,还带来了巨大的经济负担。数据显示,2012年,美国有7900万糖尿病前期患者和700万早期2型糖尿病患者;糖尿病和糖尿病前期的经济负担达到3220亿美元。如果将糖尿病患者减少一半,未来50年将节约5340亿美元的医疗费用。
在糖尿病自然进程中,糖尿病前期可长达十年,如果在这个阶段进行干预,则能够预防或延迟糖尿病及相关并发症发生。
因此,对于糖尿病前期患者以及高危人群,要及早发现并采取能够持续有效的干预方式,最大程度减少相关医疗费用。
生活方式干预是一种具有高效价比的糖尿病预防方法,能够延缓甚至逆转糖尿病进程。大庆研究以及芬兰DPS、美国DPPOS研究分别显示,对于糖尿病前期患者,强化生活方式干预能够降低糖尿病风险43%、43%和34%。此外,大庆研究显示,生活方式干预还能够降低严重糖尿病视网膜病变的累计发病率。
LOOK AHEAD研究获得了阴性结果,生活方式干预未带来心血管获益。然而,需要注意的是,干预组与对照组平均体重下降差异在1年时最大(8.6%与0.7%),之后干预组患者体重回升。亚组分析显示,在1年时体重减少>10%的患者中存在获益。该结果强调了体重降低的重要性。
药物治疗也能够产生与强化生活方式干预类似的效果。SCALE研究显示,肠促胰岛素类似物利拉鲁肽不仅降低体重,还降低了纤溶酶原激活物抑制剂-1、胰岛素抵抗指数、C反应蛋白、甘油三酯及尿微量白蛋白与尿肌酐比值。对于肥胖和糖尿病前期患者,DPP-4抑制剂的总体安全性良好且使用方便,可作为辅助治疗。此外,瑞典一项研究显示,对于难治性肥胖患者,代谢手术也能够有效降低术后1年体重、提高糖尿病缓解率。