急性缺血性卒中患者高血压调控应慎重、适度

上海交通大学附属仁济医院神经内科管阳太教授介绍,2013年1项纳入近6.5万人的调查数据显示,有6成卒中患者复发率非常高,其中,高血压是引起卒中复发的首要危险因素,所占权重超过卒中病史和年龄。首都医科大学附属北京天坛医院王拥军等开展的CNSR研究证实,高血压是卒中小动脉闭塞亚型复发的独立预测因素。此外有研究显示,无论是亚洲人群还是非亚洲人群,>80%的卒中患者患有高血压。
高血压是卒中发生的重要危险因素,也是可干预的危险因素,抗高血压治疗可降低30%~50%的卒中发生率。那么,在卒中急性期是否应该早期降压治疗?管教授介绍,近年来不同的研究得出不同的结论,尚未达成统一意见,还需要大规模的临床试验去验证。
1988-2011年开展的几项大型试验得出不同的结果。有学者认为,急性期进行积极降压可缓解脑水肿,减少心、肾等靶器官的损害。反对观点则认为,早期降压会因局部缺血导致脑自动调节能力受损,减少侧支血管代偿,进一步加重脑梗死。
几年前发布的CATIS研究显示,对于急性缺血性卒中患者,早期降压不增加卒中死亡和伤残的风险,但也未带来明显获益。INTERACT-2试验比较了在1 h内降低收缩压至<140 mmHg的目标值(强化组)与指南推荐的降压至<180 mmHg(指南组)的方法的差异,结果显示,两组死亡率和非致死性的严重不良事件相似,无显著统计学差异。SCAST 研究显示,急性卒中患者降压治疗无获益。因此,仍未得到一致性结果。
卒中急性期高血压治疗应该注意些什么呢?管教授指出,对于卒中后严重高血压(>220/130 mmHg)、进展性卒中、高血压脑病、夹层动脉瘤、肾动脉狭窄、急性心衰、心肌缺血、肾功能衰竭时,则需积极给予降压治疗。>180/105 mmHg需要应用药物降压治疗,建议进行静脉点滴降压治疗,容易控制降压幅度。有观点提出,应每24 h降压幅度<30/20 mmHg。
急性缺血性卒中患者高血压调控应遵循个体化、慎重、适度的原则。
中西医联合治疗阿尔茨海默病疗效优于西药治疗

阿尔茨海默病(AD)是导致痴呆最常见的原因,占所有痴呆类型的60%~80%,严重危害着60岁以上中老年人的健康。
北京中医药大学东直门医院副院长田金洲指出,早在1982年Bartus提出胆碱能学说,认为乙酰胆碱作为神经递质,承担着记忆、学习、感觉、注意等认知及相关功能,胆碱能递质缺失与AD患者的认知功能降低显著相关,为研发胆碱酯酶抑制剂奠定了基础。
但遗憾的是,第一代胆碱酯酶抑制剂具有严重的肝毒性,1997年便退出临床。同年,第二代胆碱酯酶抑制剂多奈哌齐上市。经过10多年的研究发现,多奈哌齐对轻、中、重度AD患者具有全面的改善作用,包括认知功能、行为功能和日常生活能力。然而,无论多奈哌齐单药使用,还是同美金刚联合使用,3个月时疗效最佳,3个月后认知疗效衰减,9个月后认知水平跌破基线。因此,无论哪种疗法,都不能延缓疾病的进展,只能在有限的时间内改善症状。这是为什么呢?
田教授介绍,AD目前的主流假说是β淀粉样蛋白(Aβ)级联假说,认为Aβ过度沉积会引起一系列的炎症反应,而目前的药物主要作用于Aβ级联下游单靶点,因此疗效不持久。
如何在AD早期寻找有效的疗法?田教授等研究发现,在Aβ级联反应中的生物靶点的时空特点与中医证候演变具有相关性。由此提出一个假说,Aβ所导致的AD在中医的症状特征上具有启动于肾虚(前驱期),波动于痰/瘀火(波动期),下滑于毒盛(下滑期)的证候演变规律。根据辨证施治的“治已病”原则,前驱期治以补肾为主;结合先证施治的“治未病”原则,前驱期兼以化痰、祛瘀、泻火、解毒。
田教授开展的临床试验采用AD的联合治疗方案,启动期(轻度)以多奈哌齐为基础用药,加用VitB12和叶酸,再加上补肾方;波动期(中度)多有精神行为,相应予化痰方、祛瘀方和泻火方。下滑期(重度)在多奈哌齐和美金刚的基础上,加用中药的清热解毒方。结果发现,对于轻、中、重度AD患者,联合疗法认知改善优于西药。同时,研究得出,病情越轻治疗效果越好,提示早期开始治疗的重要性。此外,治疗时间越长,治疗效果亦越好。
那么,是单一治法还是联合治法在其中起作用?为一探究竟,田教授开展了补肾法、活血法、化痰法治疗前驱期AD的一年随机双盲多中心临床试验,研究正在进行中。如果是综合治法效应,是多靶点效应还是网络调节效应?是增加了突触的敏感性还是改善了机体的耐药状态?还有待进一步研究。
防治卒中
高尿酸血症治疗不容忽视
可控制病因(如个人因素、环境因素、代谢因素)的调控对卒中防治具有重要意义。对环境因素和新型代谢因素的认识、综合评估和防控是重要发展方向。需要重视临床高尿酸血症对疾病的影响,并应予以早期合理规范治疗。

复旦大学附属中山医院神经内科汪昕教授指出,我国卒中死亡率逐年升高,研究显示,90.5%的卒中负担可归因于可调控的卒中危险因素,如行为因素(吸烟、饮食不当等)、环境因素(空气污染等)、代谢因素(高血压、高尿酸血症等)。
高尿酸血症与卒中密切相关,是缺血性卒中的独立危险因素。我国台湾学者对41 879例男性和48 514例女性随访8年的一项研究显示,血尿酸是普通人群、低危人群和高危人群全因死亡、总心血管事件和缺血性卒中的独立危险因素。
挪威汤普森居民性别特异性分析研究结果显示,无论男性或女性,血尿酸与全因死亡密切相关,即使是校正血压、估算肾小球滤过率、尿蛋白/肌酐比、药物以及传统心血管危险因素后,血尿酸升高仍然增加男性31%的卒中风险。
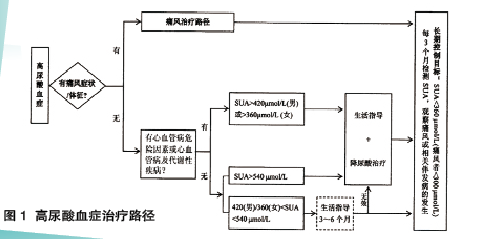
汪教授介绍,降低尿酸可有效延缓动脉粥样硬化进展,我国痛风治疗率虽然比较高,但由于不规范的治疗,不能坚持长期降尿酸,导致达标率堪忧。《高尿酸血症与痛风诊疗专家共识》给出了高尿酸血症的治疗路径(图1)。
抑郁障碍原因探究

近些年,抑郁症患者人数呈逐年上升的趋势,抑郁与哪些因素有关?又该如何诊治?上海市闵行区精神卫生中心医院院长季建林教授进行了详细介绍。
季教授指出,同其他精神障碍一样,抑郁症易患性受多种因素影响,包括基因、表观遗传、内分泌、环境危险因素等。临床表现上,除了心境症状,还有认知和躯体症状,很多患者并非因抑郁来就医,而是因为失眠等躯体症状来就诊,医生应该识别躯体症状掩盖下的心理活动。病因学上除了生物学因素,还有环境、社会、心理等因素的相互作用。
“在过去几十年,抑郁症病因学进展很快,有很多假说,尤其在神经生物学方面,包括基因、遗传方面的进展,最近几年较受关注的是炎症假说/神经免疫方面。”季教授指出。
抑郁患者血清炎性因子水平显著高于健康人,早至1995年,M Maes便发现抑郁症患者血清白细胞介素-1受体拮抗剂(IL-1-rA)水平高于正常人。而2015最新Meta分析结果显示,抑郁患者血清中IL-1、IL-6、CRP和TNF-α水平均高于健康人群。
一项针对3项横断面研究分析显示,炎症与抑郁症状,尤其是睡眠问题、疲劳、精力缺乏及食欲改变之间存在相关性。
在去年出版的《中国抑郁障碍防治指南(第二版)》中,将中药纳入抑郁障碍治疗的实践中,主要治疗轻中度抑郁症。指南共纳入3个获得国家食品药品监督管理局批准的治疗抑郁症的中草药,包括圣·约翰草提取物片、舒肝解郁胶囊、巴戟天寡糖胶囊。







