病例分享
主诉 女性,40岁,因“发热18 h、瘫痪6 h”于2014年12月29日急诊入院。
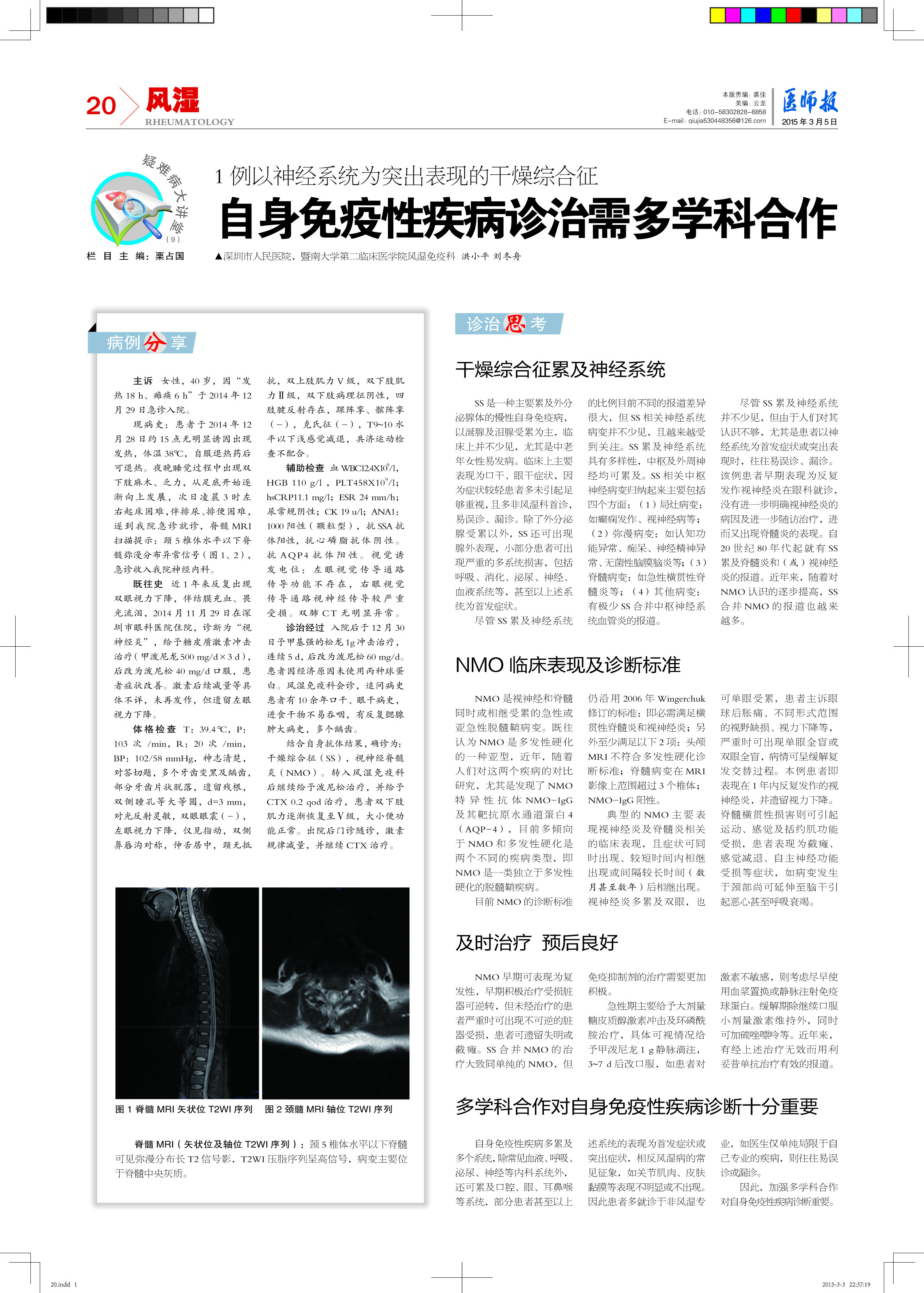
现病史:患者于2014年12月28日约15点无明显诱因出现发热,体温38℃,自服退热药后可退热。夜晚睡觉过程中出现双下肢麻木、乏力,从足底开始逐渐向上发展,次日凌晨3时左右起床困难,伴排尿、排便困难,遂到我院急诊就诊,脊髓MRI扫描提示:颈5椎体水平以下脊髓弥漫分布异常信号(图1、2),急诊收入我院神经内科。
既往史 近1年来反复出现双眼视力下降,伴结膜充血、畏光流泪,2014月11月29日在深圳市眼科医院住院,诊断为“视神经炎”,给予糖皮质激素冲击治疗(甲泼尼龙500 mg/d×3 d),后改为泼尼松40 mg/d口服,患者症状改善。激素后续减量等具体不详,未再发作,但遗留左眼视力下降。
体格检查 T:39.4℃,P:103次/min,R:20次/min,BP:102/58 mmHg,神志清楚,对答切题,多个牙齿变黑及龋齿,部分牙齿片状脱落,遗留残根,双侧瞳孔等大等圆,d=3 mm,对光反射灵敏,双眼眼震(-),左眼视力下降,仅见指动,双侧鼻唇沟对称,伸舌居中,颈无抵抗,双上肢肌力V级,双下肢肌力Ⅱ级,双下肢病理征阴性,四肢腱反射存在,踝阵挛、髌阵挛(-),克氏征(-),T9~10水平以下浅感觉减退,共济运动检查不配合。
辅助检查 血WBC12.4X109/l,HGB 110 g/l ,PLT458X109/l;hsCRP11.1 mg/l;ESR 24 mm/h;尿常规阴性;CK 19 u/l;ANA1:1000阳性(颗粒型),抗SSA抗体阳性,抗心磷脂抗体阴性。抗AQP4抗体阳性。视觉诱发电位:左眼视觉传导通路传导功能不存在,右眼视觉传导通路视神经传导较严重受损。双肺CT无明显异常。
诊治经过 入院后于12月30日予甲基强的松龙1g冲击治疗,连续5 d,后改为泼尼松60 mg/d。患者因经济原因未使用丙种球蛋白。风湿免疫科会诊,追问病史患者有10余年口干、眼干病史,进食干物不易吞咽,有反复腮腺肿大病史,多个龋齿。
结合自身抗体结果,确诊为:干燥综合征(SS),视神经脊髓炎(NMO)。转入风湿免疫科后继续给予泼尼松治疗,并给予CTX 0.2 qod治疗,患者双下肢肌力逐渐恢复至Ⅴ级,大小便功能正常。出院后门诊随诊,激素规律减量,并继续CTX治疗。
脊髓MRI(矢状位及轴位T2WI序列):颈5椎体水平以下脊髓可见弥漫分布长T2信号影,T2WI压脂序列呈高信号,病变主要位于脊髓中央灰质。
诊治思考
干燥综合征累及神经系统
SS是一种主要累及外分泌腺体的慢性自身免疫病,以涎腺及泪腺受累为主,临床上并不少见,尤其是中老年女性易发病。临床上主要表现为口干、眼干症状,因为症状较轻患者多未引起足够重视,且多非风湿科首诊,易误诊、漏诊。除了外分泌腺受累以外,SS还可出现腺外表现,小部分患者可出现严重的多系统损害,包括呼吸、消化、泌尿、神经、血液系统等,甚至以上述系统为首发症状。
尽管SS累及神经系统的比例目前不同的报道差异很大,但SS相关神经系统病变并不少见,且越来越受到关注。SS累及神经系统具有多样性,中枢及外周神经均可累及。SS相关中枢神经病变归纳起来主要包括四个方面:(1)局灶病变:如癫痫发作、视神经病等;(2)弥漫病变:如认知功能异常、痴呆、神经精神异常、无菌性脑膜脑炎等;(3)脊髓病变:如急性横贯性脊髓炎等;(4)其他病变:有极少SS合并中枢神经系统血管炎的报道。
尽管SS累及神经系统并不少见,但由于人们对其认识不够,尤其是患者以神经系统为首发症状或突出表现时,往往易误诊、漏诊。该例患者早期表现为反复发作视神经炎在眼科就诊,没有进一步明确视神经炎的病因及进一步随访治疗,进而又出现脊髓炎的表现。自20世纪80年代起就有SS累及脊髓炎和(或)视神经炎的报道。近年来,随着对NMO认识的逐步提高,SS合并NMO的报道也越来越多。
NMO临床表现及诊断标准
NMO是视神经和脊髓同时或相继受累的急性或亚急性脱髓鞘病变。既往认为NMO是多发性硬化的一种亚型,近年,随着人们对这两个疾病的对比研究,尤其是发现了NMO特异性抗体NMO-IgG及其靶抗原水通道蛋白4(AQP-4),目前多倾向于NMO和多发性硬化是两个不同的疾病类型,即NMO是一类独立于多发性硬化的脱髓鞘疾病。
目前NMO的诊断标准仍沿用2006年Wingerchuk修订的标准:即必需满足横贯性脊髓炎和视神经炎;另外至少满足以下2项:头颅MRI不符合多发性硬化诊断标准;脊髓病变在MRI影像上范围超过3个椎体;NMO-IgG阳性。
典型的NMO主要表现视神经炎及脊髓炎相关的临床表现,且症状可同时出现、较短时间内相继出现或间隔较长时间(数月甚至数年)后相继出现。视神经炎多累及双眼,也可单眼受累,患者主诉眼球后胀痛、不同形式范围的视野缺损、视力下降等,严重时可出现单眼全盲或双眼全盲,病情可呈缓解复发交替过程。本例患者即表现在1年内反复发作的视神经炎,并遗留视力下降。脊髓横贯性损害则可引起运动、感觉及括约肌功能受损,患者表现为截瘫、感觉减退、自主神经功能受损等症状,如病变发生于颈部尚可延伸至脑干引起恶心甚至呼吸衰竭。
及时治疗 预后良好
NMO早期可表现为复发性,早期积极治疗受损脏器可逆转,但未经治疗的患者严重时可出现不可逆的脏器受损,患者可遗留失明或截瘫。SS合并NMO的治疗大致同单纯的NMO,但免疫抑制剂的治疗需要更加积极。
急性期主要给予大剂量糖皮质醇激素冲击及环磷酰胺治疗,具体可视情况给予甲泼尼龙1 g静脉滴注,3~7 d后改口服,如患者对激素不敏感,则考虑尽早使用血浆置换或静脉注射免疫球蛋白。缓解期除继续口服小剂量激素维持外,同时可加硫唑嘌呤等。近年来,有经上述治疗无效而用利妥昔单抗治疗有效的报道。
多学科合作对自身免疫性疾病诊断十分重要
自身免疫性疾病多累及多个系统,除常见血液、呼吸、泌尿、神经等内科系统外,还可累及口腔、眼、耳鼻喉等系统,部分患者甚至以上述系统的表现为首发症状或突出症状,相反风湿病的常见征象,如关节肌肉、皮肤黏膜等表现不明显或不出现。因此患者多就诊于非风湿专业,如医生仅单纯局限于自己专业的疾病,则往往易误诊或漏诊。
因此,加强多学科合作对自身免疫性疾病诊断重要。