《软组织肉瘤诊治中国专家共识(2015版)》是由中国抗癌协会肉瘤专业委员会和中国临床肿瘤学会(CSCO)联合推出的中国第一部关于软组织肉瘤多学科综合诊治的专家共识。(中华肿瘤杂志.2016,38:4)
软组织肉瘤属小众肿瘤,在广大人群中关注度不高,与常见恶性肿瘤相比,国内专门从事软组织肉瘤临床和科研的医师较少,学术活动、论文和专著等也不够普及,临床医师可获得的继续教育资源相对匮乏。临床发现,由于医务人员自身的专业素养和专科知识、理论和技能的欠缺,软组织肉瘤误诊、误治现象较为普遍,甚至不少可能治愈的病例却出现了复发转移的不良后果,治疗不足和治疗过度现象普遍存在。
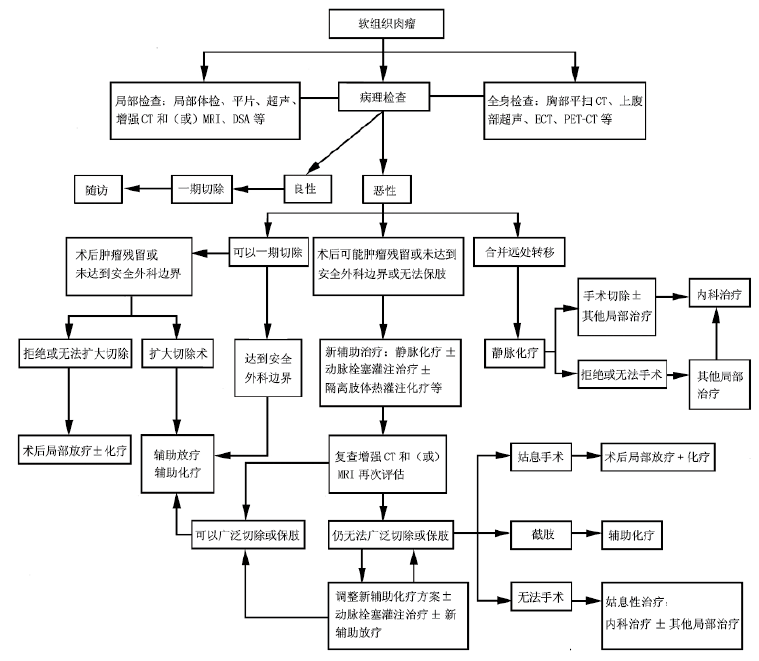
MDT综合诊治流程图
软组织肉瘤发病率约为1.28~1.72/10万,占成人全部恶性肿瘤的0.73%~0.81%,占15岁以下儿童全部恶性肿瘤的6.5%。软组织肉瘤可发生于任何年龄人群,几乎可发生于身体任何部位,极易血行转移。
软组织肉瘤是一组源于黏液、纤维、脂肪、平滑肌、滑膜、横纹肌、间皮、血管及淋巴管等结缔组织的恶性肿瘤,病理类型包含12大类、140余种亚型,不同组织类型的软组织肉瘤有其共性也有其鲜明的个性,都有其独特的生物学行为和转归,因此诊治软组织肉瘤充满挑战、充满困惑、充满无奈。当前,临床肿瘤学理论和实践的飞速发展也带动了软组织肉瘤专业的前进步伐,新药物、新材料、新技术如雨后春笋般不断涌现,大大提高了软组织肉瘤整体的治疗疗效,延长了患者的生存期,改善了生活质量,甚至治愈了很多以往不可能有治愈机会的患者。
软组织肉瘤的诊断依然强调临床、影像、病理三结合的原则,强调遵循多学科综合诊治的理念,对于在诊断和治疗上疑难复杂或存有争议的软组织肉瘤患者,应该组织骨与软组织肉瘤外科、肿瘤内科、放疗科、影像医学科、病理科、介入治疗科等相关科室的专家进行MDT讨论。根据患者的年龄、身体基本状况、病理类型和肿瘤侵犯的范围等,认真阅片分析病情,本着对患者施行最有利于疾病治疗和改善预后的原则,制定出有计划、按步骤地逐步实施的整体治疗方案,尽量让患者在治疗计划中获得最大的收益。但是对于已经获得安全外科边界、病理低-中级别的软组织肉瘤,术后予以定期随访或局部辅助放射治疗即可,无需所有病例均一成不变、刻板地进行多学科讨论。

共识要点
外科治疗
正确的外科手术是治疗软组织肉瘤最有效的方法,也是绝大多数软组织肉瘤唯一的治愈措施。手术的目标不仅是完整切除肿瘤,而且要求获取安全的外科边缘。术后功能恢复与安全边界发生矛盾时,通常以牺牲部分功能为代价。手术是在保证安全外科边界基础上追求完整切除肿瘤。
放射治疗
局部广泛切除+辅助放疗目前是可手术切除、病理高级别软组织肉瘤的标准治疗模式。放疗的疗效取决于软组织肉瘤的病理类型和肿瘤负荷量。
内科治疗
病理高级别的软组织肉瘤患者,初诊时10%已发生了转移,即使肿瘤局部控制良好,术后仍有40%~50%的患者会出现局部复发,超过50%的患者会发生远处转移。因此,需要多学科综合治疗已成为共识。
内科治疗作为全身治疗手段,化疗有助于提高肿瘤R0切除率、增加保肢机会,还可以降低术后复发转移风险,对于复发转移的晚期患者可延长患者的总生存期和提高生活质量。化疗仍是当今软组织肉瘤最重要的内科治疗手段,分为新辅助化疗、辅助化疗和姑息性化疗等。
分子靶向治疗目前尚无软组织肉瘤辅助和新辅助治疗指征,主要作为局部晚期无法手术切除或转移性软组织肉瘤的二、三线治疗。